內分泌評估報告 (Endocrinologic Assessment)
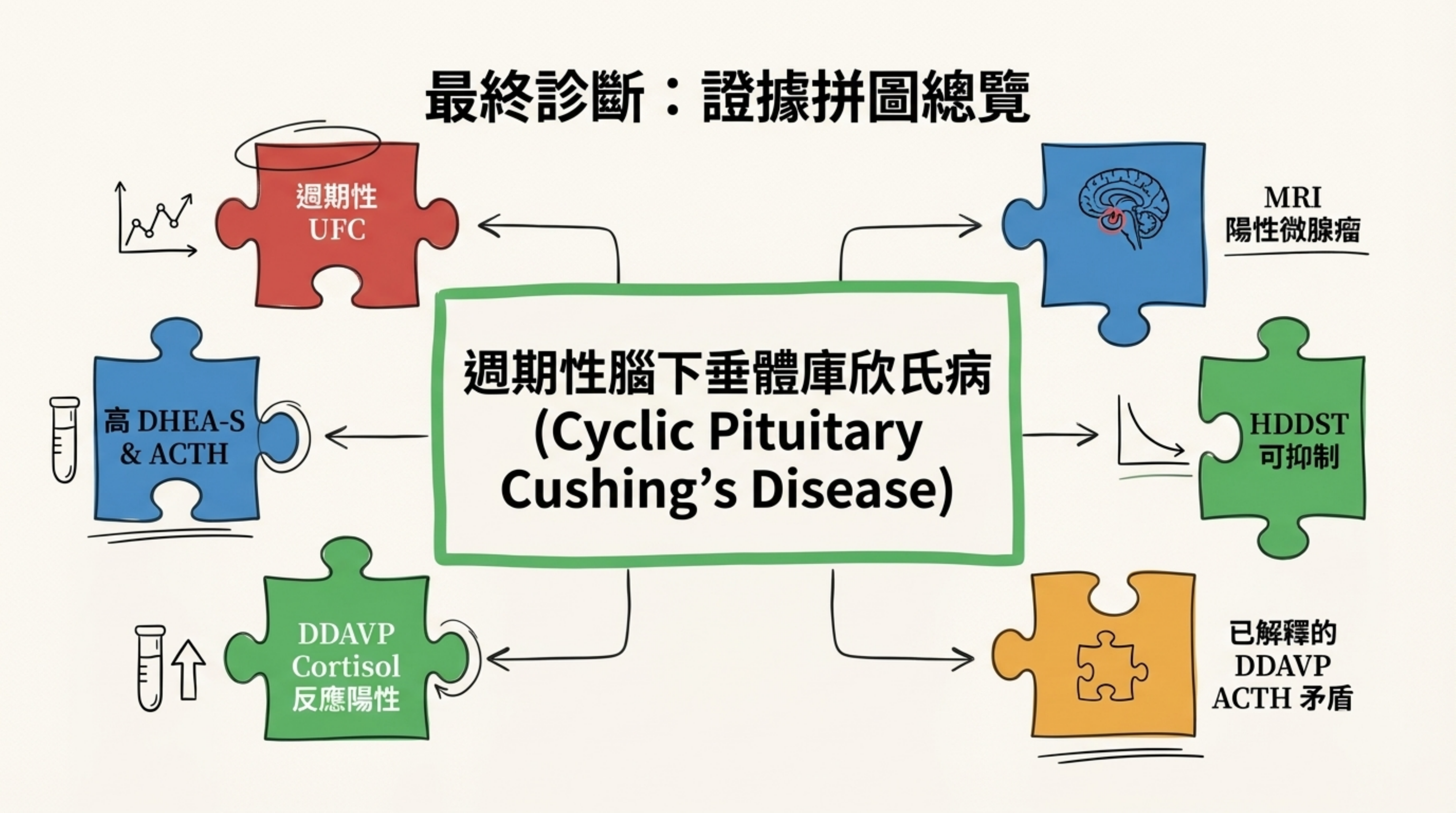
患者姓名: 廖女士 臨床診斷: 週期性庫欣氏病 (Cyclic Cushing's Disease),伴隨繼發性腎上腺增生。
1. 病況摘要 (Clinical Summary)
患者為 38 多歲女性,呈現典型但具波動性的庫欣氏症候群,關鍵特徵如下:
週期性高皮質醇血症 (Cyclic Hypercortisolism):
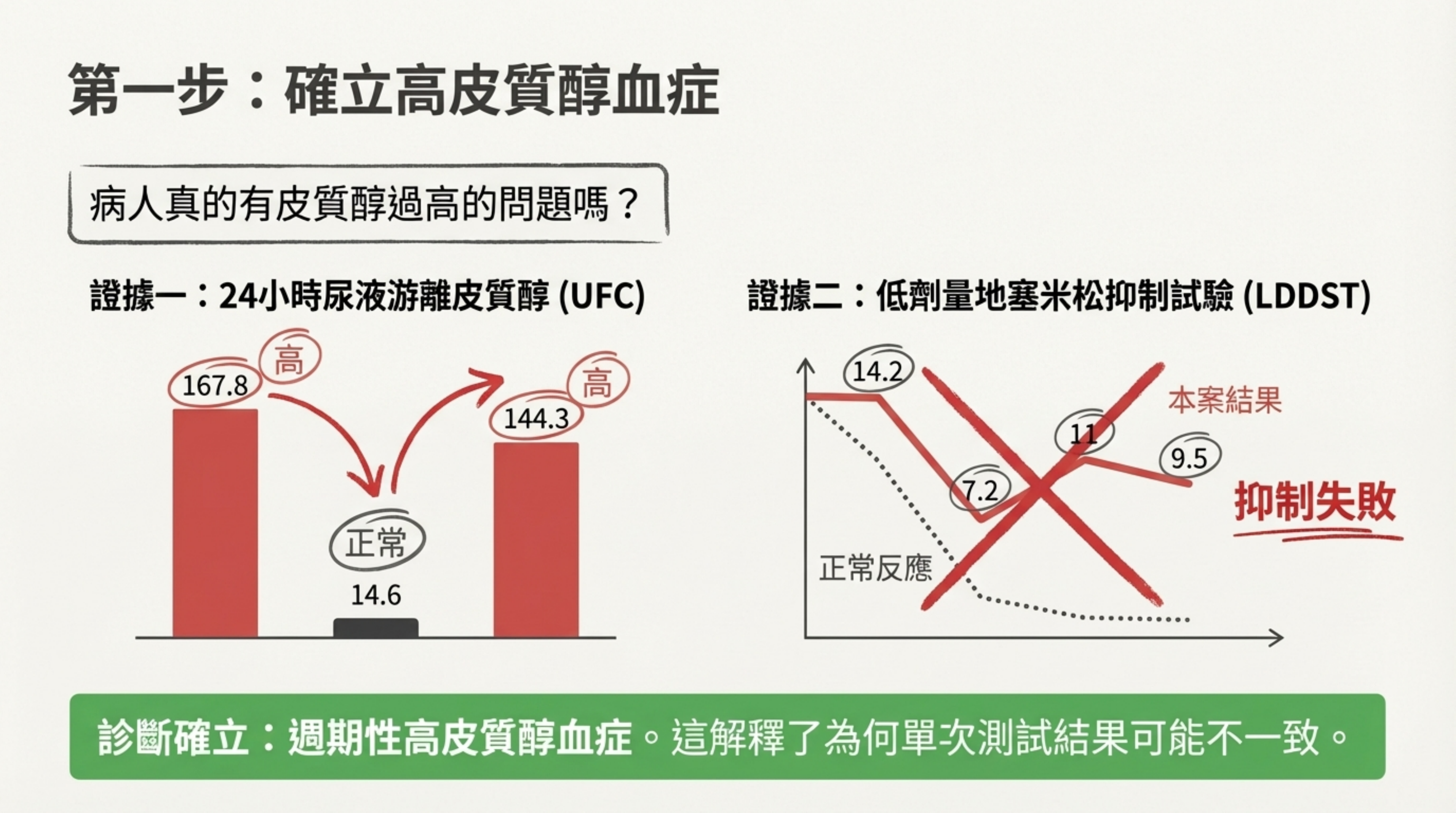
證據: 24小時尿液游離皮質醇(UFC)呈現顯著的「高 (167.8) → 正常 (14.6) → 高 (144.3)」波動。
意義: 這解釋了為何單次測試結果不一致(如 2022/12 DST 數值邊緣),為「週期性庫欣氏症」的典型特徵。
ACTH 依賴性 (ACTH-dependency):
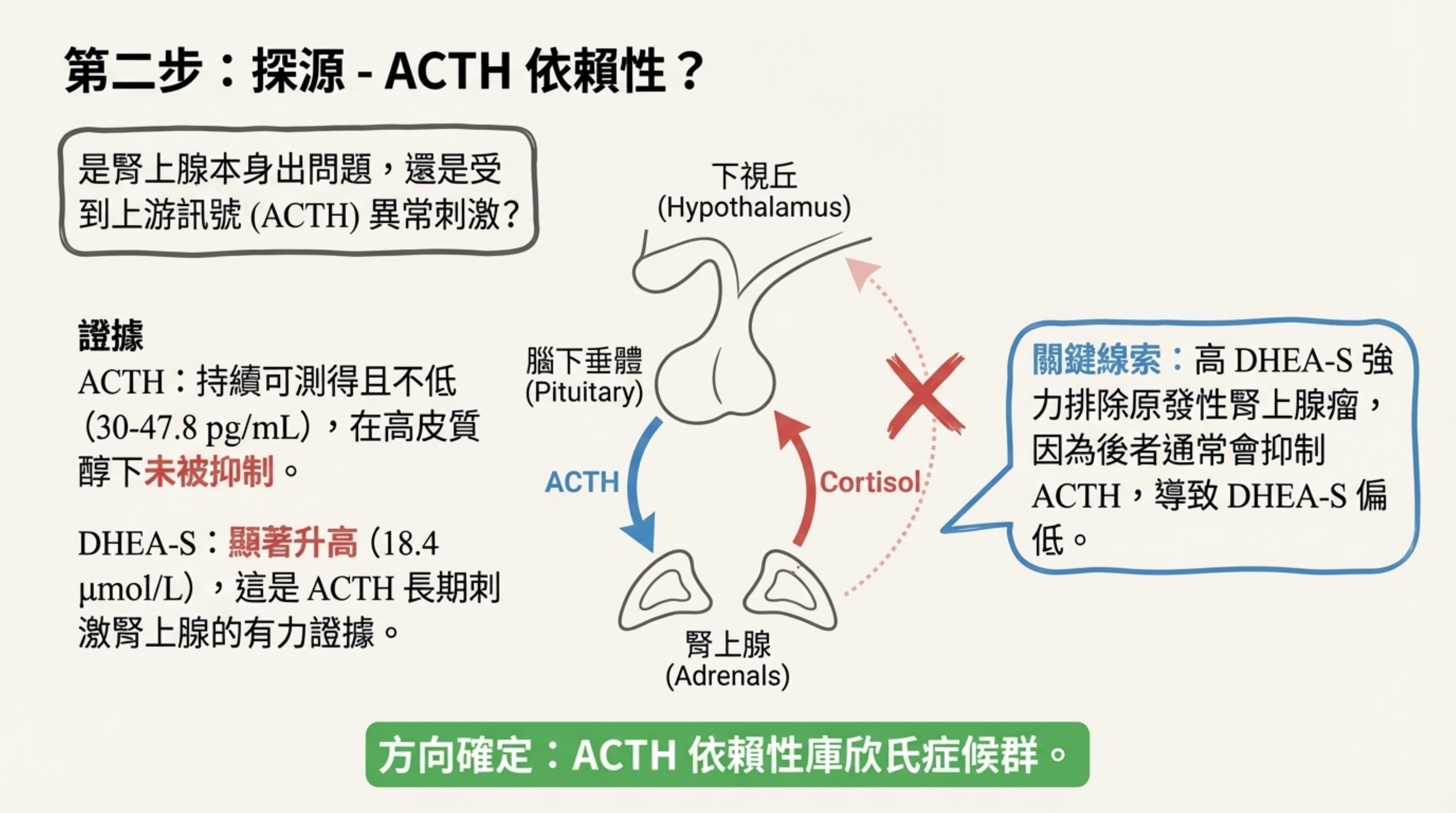
- 證據: ACTH 持續可測得且偏高(Baseline 30-47.8 pg/mL),未受高皮質醇抑制。
- DHEA-S 顯著升高 (18.4 µmol/L): 此為 ACTH 長期刺激腎上腺網狀帶的有力證據,強烈排除原發性腎上腺腺瘤(通常 DHEA-S 會受抑制而偏低)。
病灶定位—高度支持腦下垂體來源:
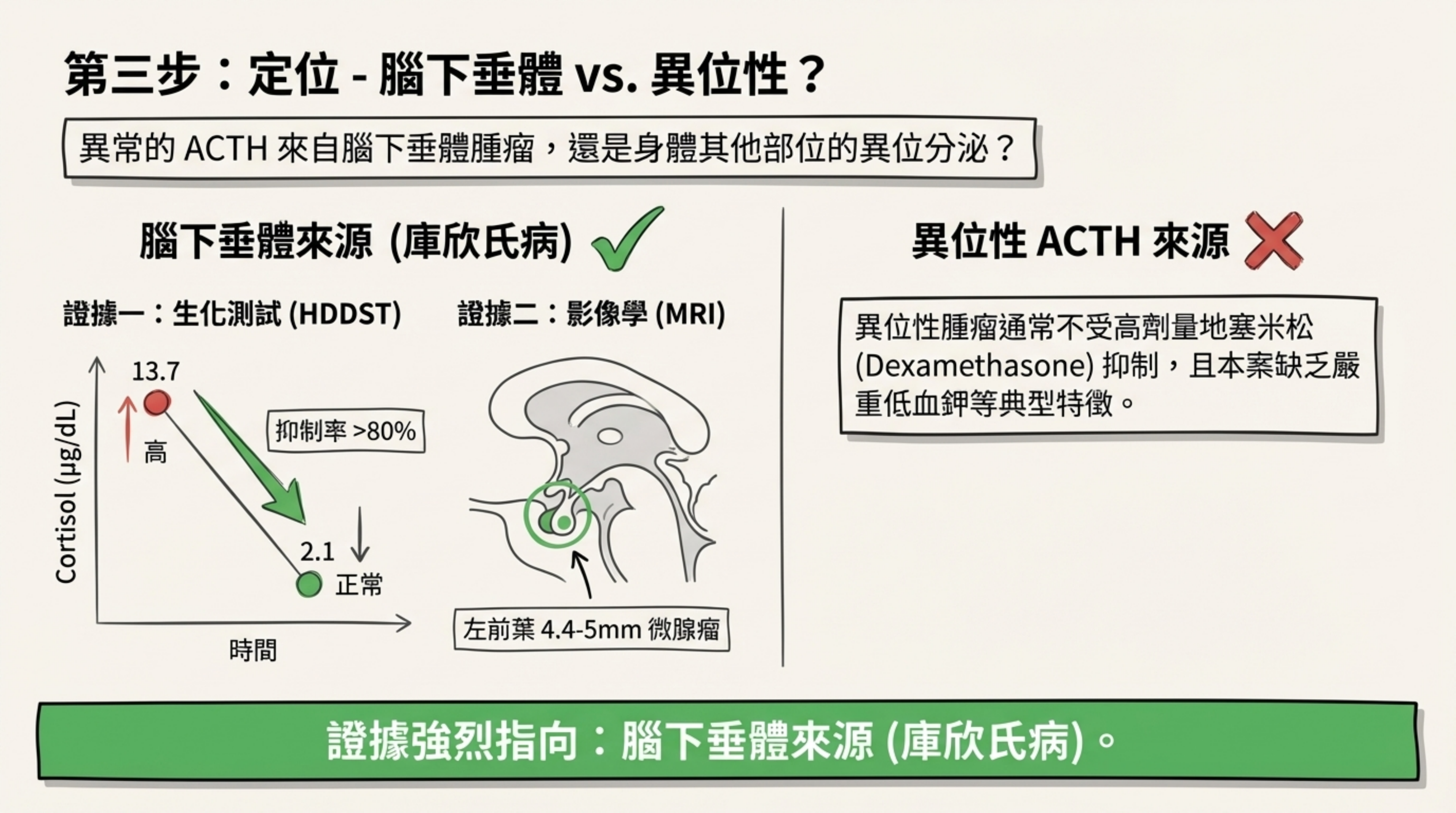
- 8mg 高劑量抑制試驗 (HDDST): Cortisol 可被顯著抑制(13.7 → 2.1 或 19 → 1.7),抑制率 >80%,強烈提示庫欣氏病。
- MRI 影像: 連續追蹤(2023, 2025)顯示腦下垂體左前葉/雙側不對稱之 4.4-5mm 微腺瘤。
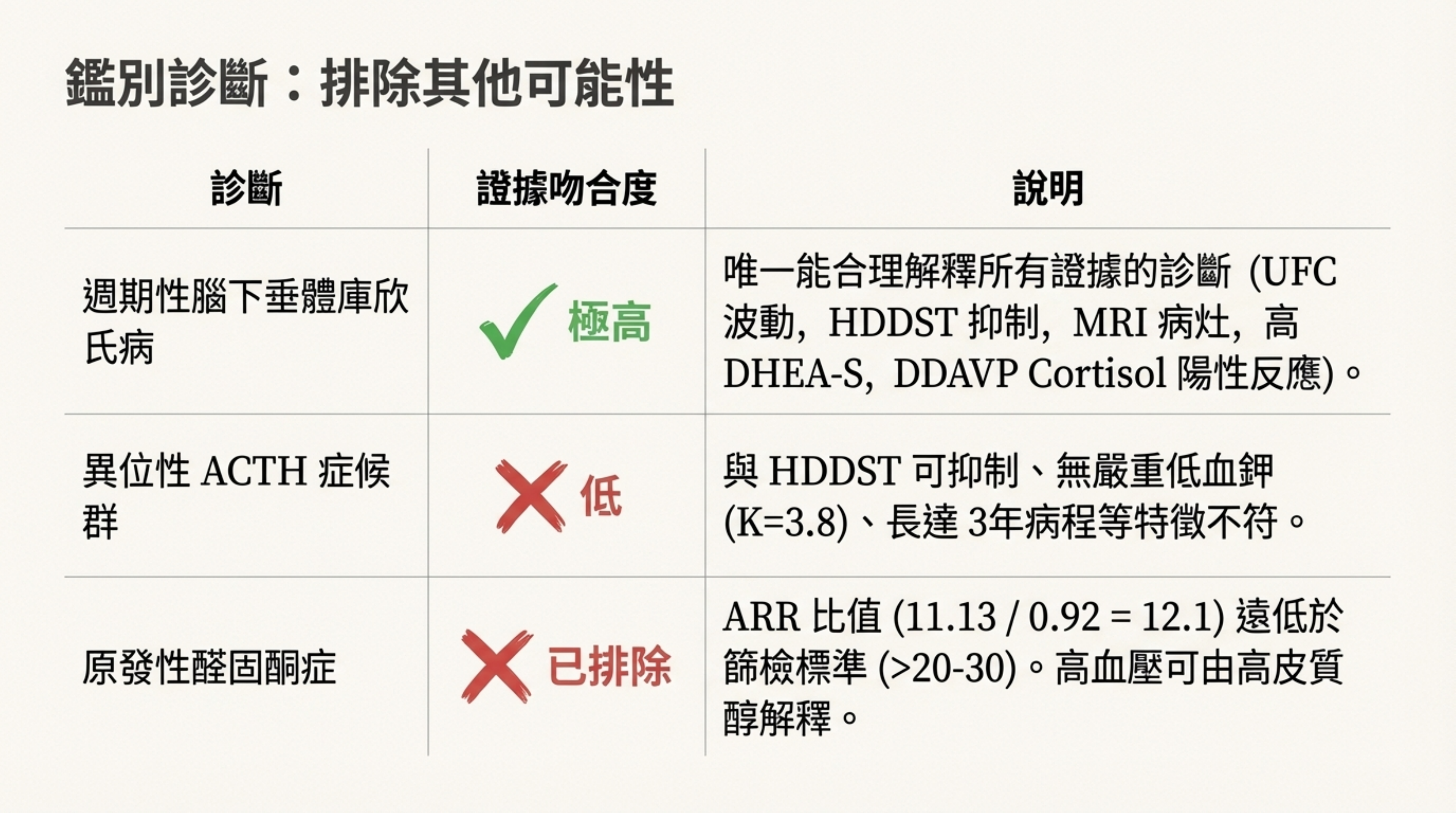
2. 鑑別診斷 (Differential Diagnosis)
依據可能性由高至低排列:
第一優先:週期性庫欣氏病 (Cyclic Cushing's Disease)
-
診斷依據: 這是唯一能合理解釋全貌(UFC 波動、MRI 陽性、HDDST 抑制、DHEA-S 高)的診斷。
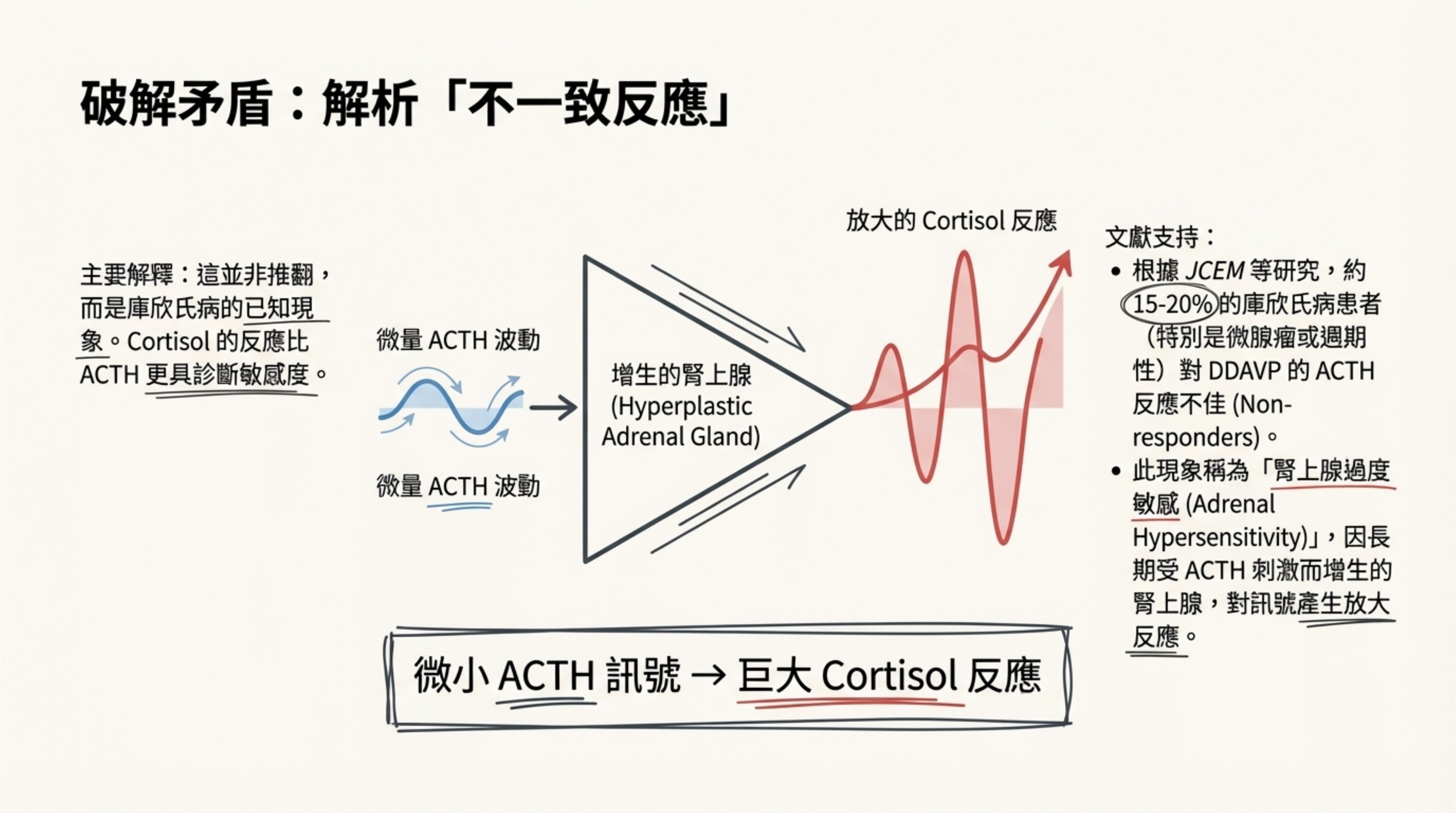
-
DDAVP 測試的不一致性 (Discordance): 雖然 ACTH 增幅 (+17%) 未達標準,但 Cortisol 增幅 (+76%) 顯著陽性。文獻指出在庫欣氏病中,腎上腺可能對微量的 ACTH 波動產生「過度敏感 (Hypersensitivity)」,導致 Cortisol 反應優於 ACTH。
第二考慮:異位性 ACTH 症候群 (Occult Ectopic ACTH)
- 可能性較低。
- 理由: 雖然 DDAVP ACTH 反應鈍化曾讓人懷疑異位性,但患者無嚴重低血鉀 (K=3.8)、病程長達 3 年無惡病質、且 8mg DST 能被抑制。
第三考慮:原發性醛固酮症 (Primary Aldosteronism)
- 排除/視為繼發性。
- 分析: 雖然 Aldosterone 曾高,但 Renin 亦曾高。最新的 ARR (醛固酮/腎素比值) 計算為
11.13 / 0.92 = 12.1,遠低於篩檢標準 (>20-30)。目前的高血壓應視為高皮質醇對礦物皮質受體 (MR) 的交叉作用。
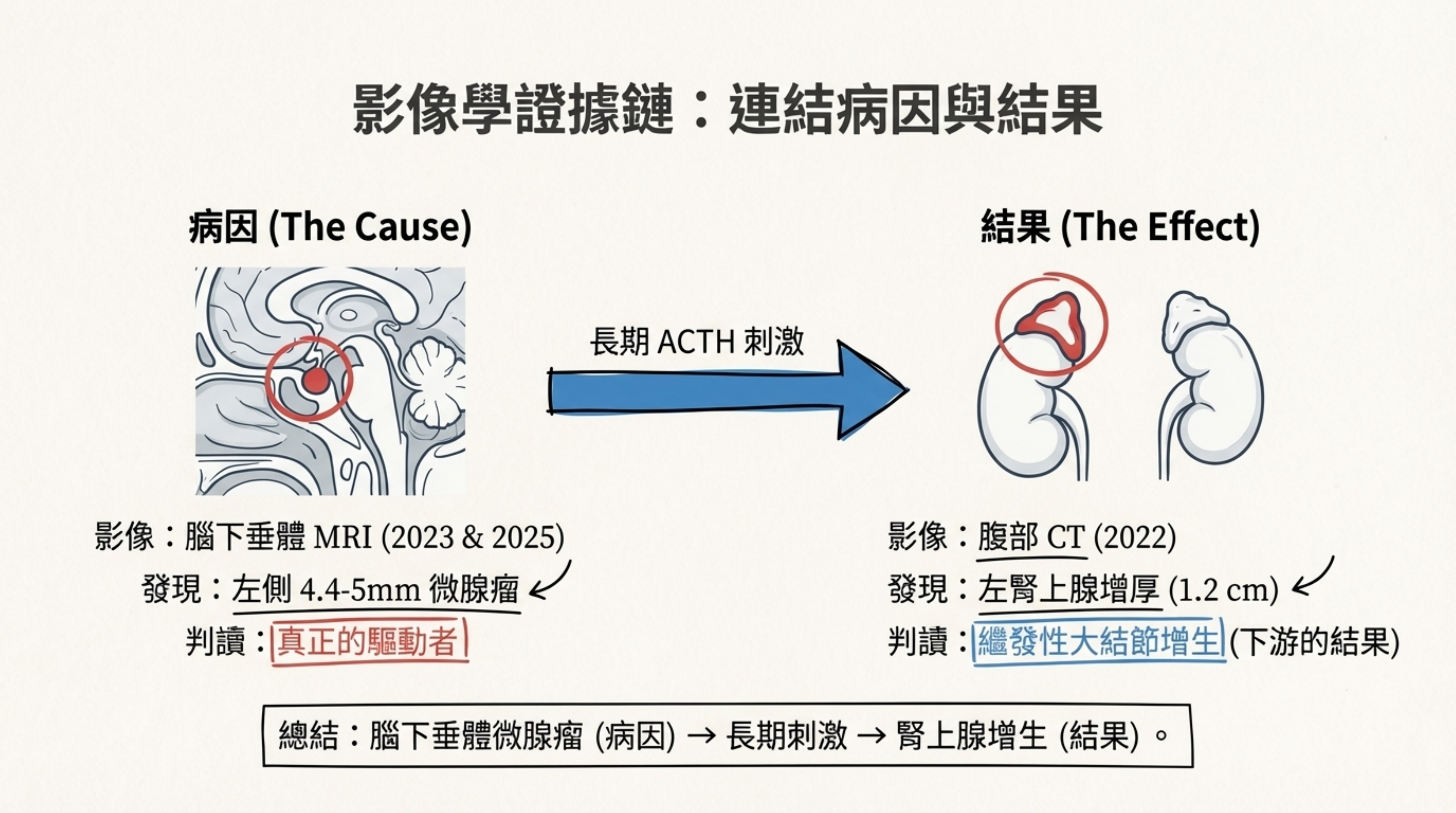
關於腎上腺腫塊:
- 左腎上腺增厚 (2.8cm, 1.2cm thick) 應診斷為 繼發性大結節增生 (Secondary Macronodular Hyperplasia),是長期 ACTH 刺激的結果,而非原發病因。
3. 關鍵檢驗判讀與學術佐證
針對 2025/12/13 DDAVP (Desmopressin) 刺激試驗 的分析:
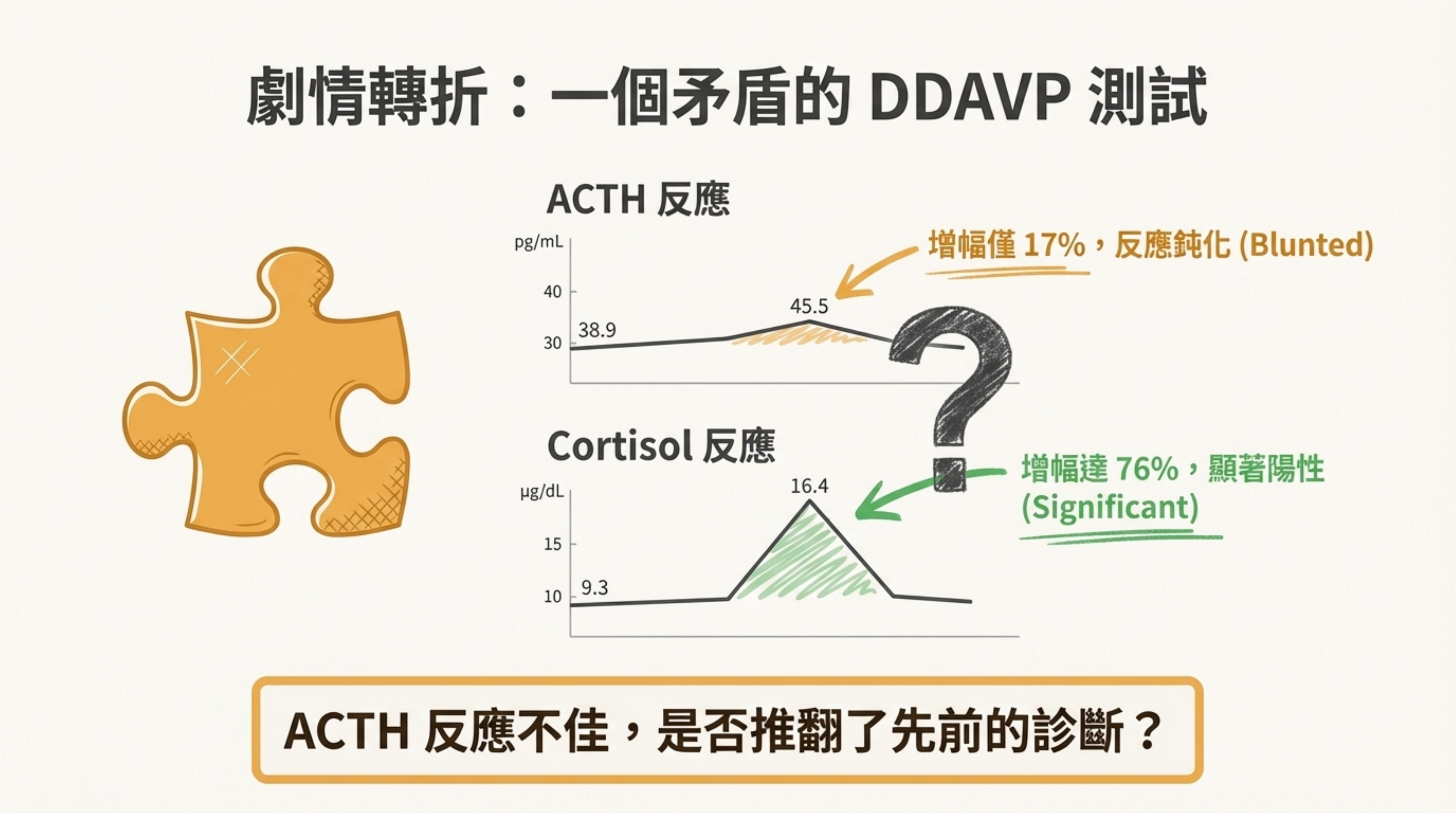
數據解讀:
- ACTH: Baseline (09:56) 38.9 → Peak (10:30) 45.5 pg/mL。增幅 17% (Blunted, <35% Negative)。
- Cortisol: Baseline (09:56) 9.3 → Peak (10:30) 16.4 µg/dL。增幅 76% (Significant, >20% Positive)。
學術觀點:
- 根據 Journal of Clinical Endocrinology & Metabolism (JCEM) 等研究,約 15-20% 的庫欣氏病患者對 DDAVP 的 ACTH 反應不明顯(Non-responders),特別是在微腺瘤或週期性患者中。
- 然而,Cortisol 的反應 (>20%) 結合 MRI 與 HDDST 結果,仍具高度診斷價值。此現象稱為 "Discordant response"。
相關文獻 (PubMed Results):
- "Desmopressin stimulation test for diagnosis of ACTH-dependent Cushing's syndrome" (Tsagarakis et al.): 指出 Cortisol 的反應有時比 ACTH 更具敏感度。
- "Cyclical Cushing's disease: a challenge in diagnosis and management" (Alexandraki et al.): 強調在週期性患者的非活躍期進行測試可能導致偽陰性。
- "High prevalence of adrenal enlargement in patients with ACTH-dependent Cushing's syndrome" (Yamasaki et al.): 佐證本案腎上腺增厚為繼發性表現。
4. 建議處置計畫 (Management Plan)
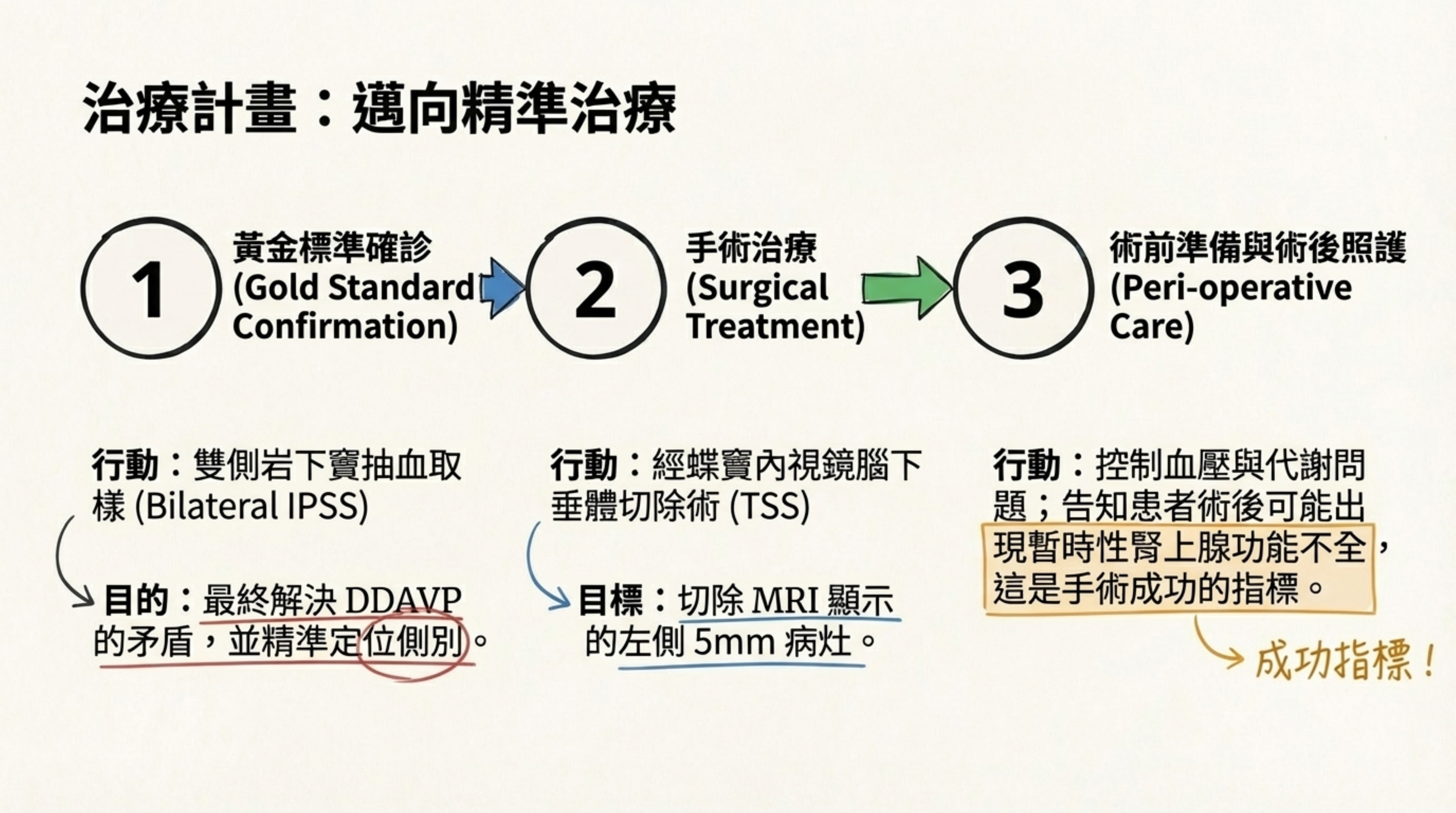
為解決非侵入性檢查的矛盾並精準定位,建議採取以下步驟:
- 確診黃金標準:雙側岩下竇抽血取樣 (Bilateral IPSS)
- 強烈建議執行。 這是解決 MRI (+) 但 DDAVP ACTH (-) 矛盾的最終手段。
- 策略: 務必在 皮質醇活躍期 (Active Phase) 進行,並術中給予 DDAVP 刺激。若中樞/周邊 ACTH 比值 (IPS/P ratio) >2-3,即可確診庫欣氏病並確認腫瘤側別(預期為左側)。
- 手術治療:
- 若 IPSS 確認中樞來源,建議進行 經蝶竇內視鏡腦下垂體切除術 (TSS),目標切除 MRI 顯示的左側 5mm 病灶。
- 術前準備:
- 控制血壓與代謝問題。告知患者術後可能暫時出現腎上腺功能不全(需補充類固醇),這是手術成功的指標。
總結:

廖女士極可能罹患 週期性腦下垂體庫欣氏病。DDAVP 的 ACTH 反應鈍化不應視為排除診斷的依據,Cortisol 的強烈反應與 8mg DST 抑制結果更具臨床指引意義。建議盡快安排 IPSS。
討論一
三個疑點(症狀不典型、醛固酮/腎素矛盾、腎上腺腫塊成因)正是此病例最核心的鑑別關鍵,也是將「普通庫欣氏症」與「週期性/複雜型庫欣氏病」區分開來的分水嶺。
疑慮一:幾乎沒有典型症狀 (Pauci-symptomatic),除了多毛症 (Hirsutism)
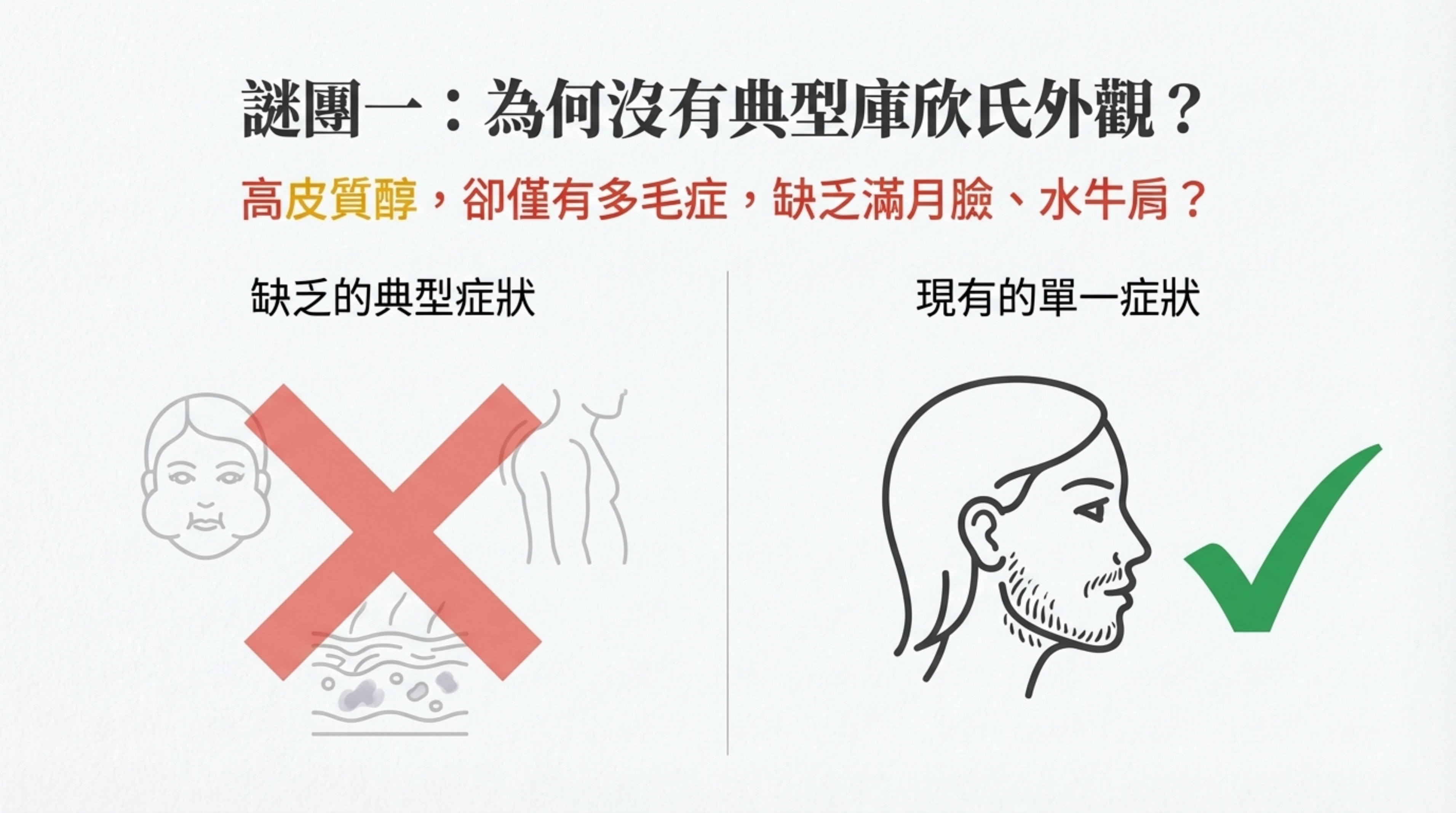
*病人數值雖高,但缺乏滿月臉、水牛肩、皮膚變薄等典型庫欣氏外觀,這是否與診斷相悖?
解析: 這反而是 「週期性庫欣氏病 (Cyclic Cushing's Disease)」 結合 「腦下垂體來源」 的最強證據。
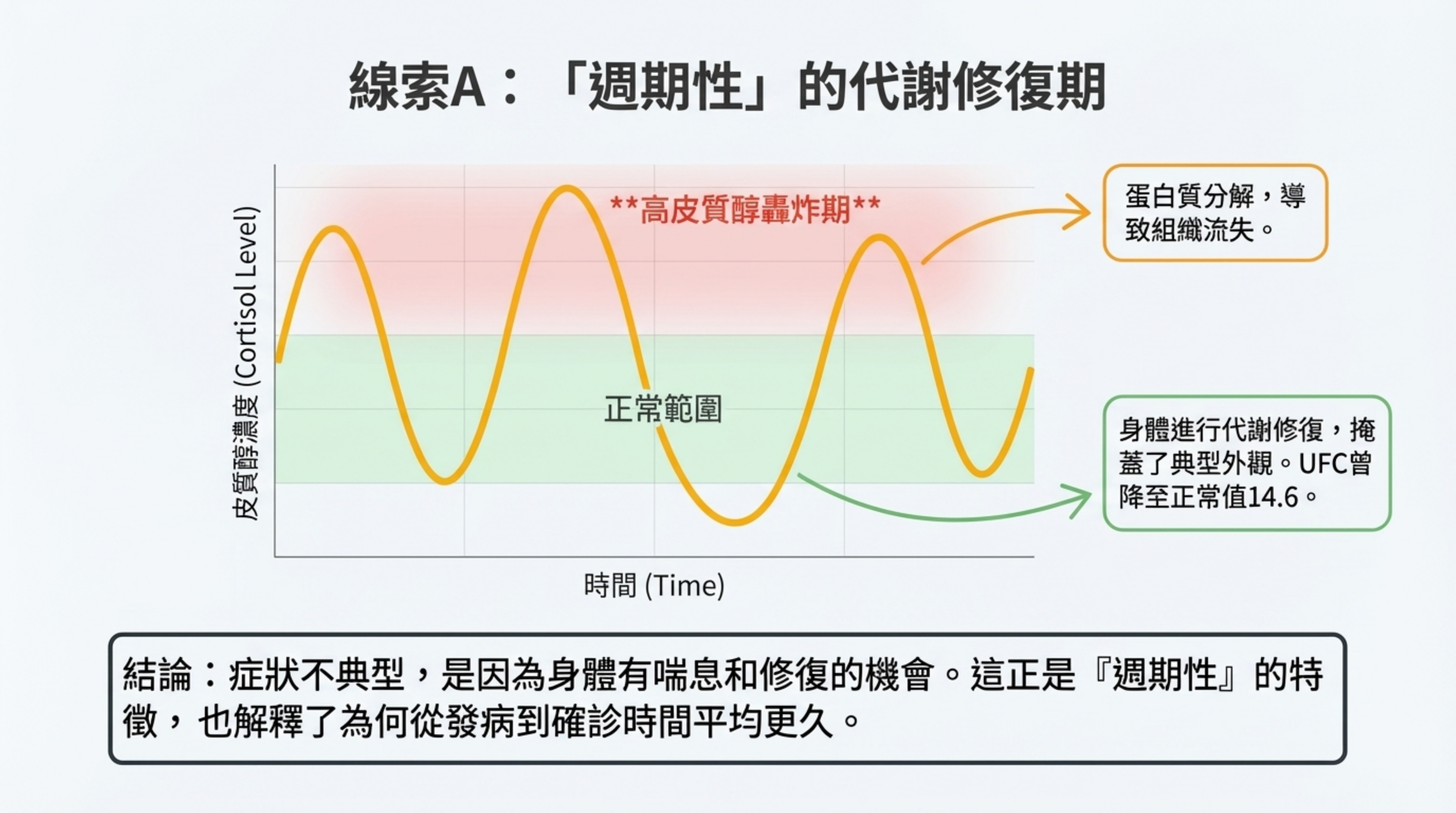
- 「修復期」掩蓋了外觀 (The "Washout" Effect):
- 典型庫欣氏症是 24 小時持續的高皮質醇轟炸,導致蛋白質快速流失(肌肉萎縮、皮膚薄)。
- 但此病人是 週期性分泌(UFC 曾降至正常 14.6)。在低谷期(Quiet phase),身體會進行代謝修復。這使得她沒有出現嚴重的肌肉萎縮或紫紋,呈現出一種「亞臨床」的輕微外觀。
- 文獻佐證: 研究指出,週期性庫欣氏症患者往往因症狀不連續,從發病到確診平均延遲更久,且臨床表徵較不典型。
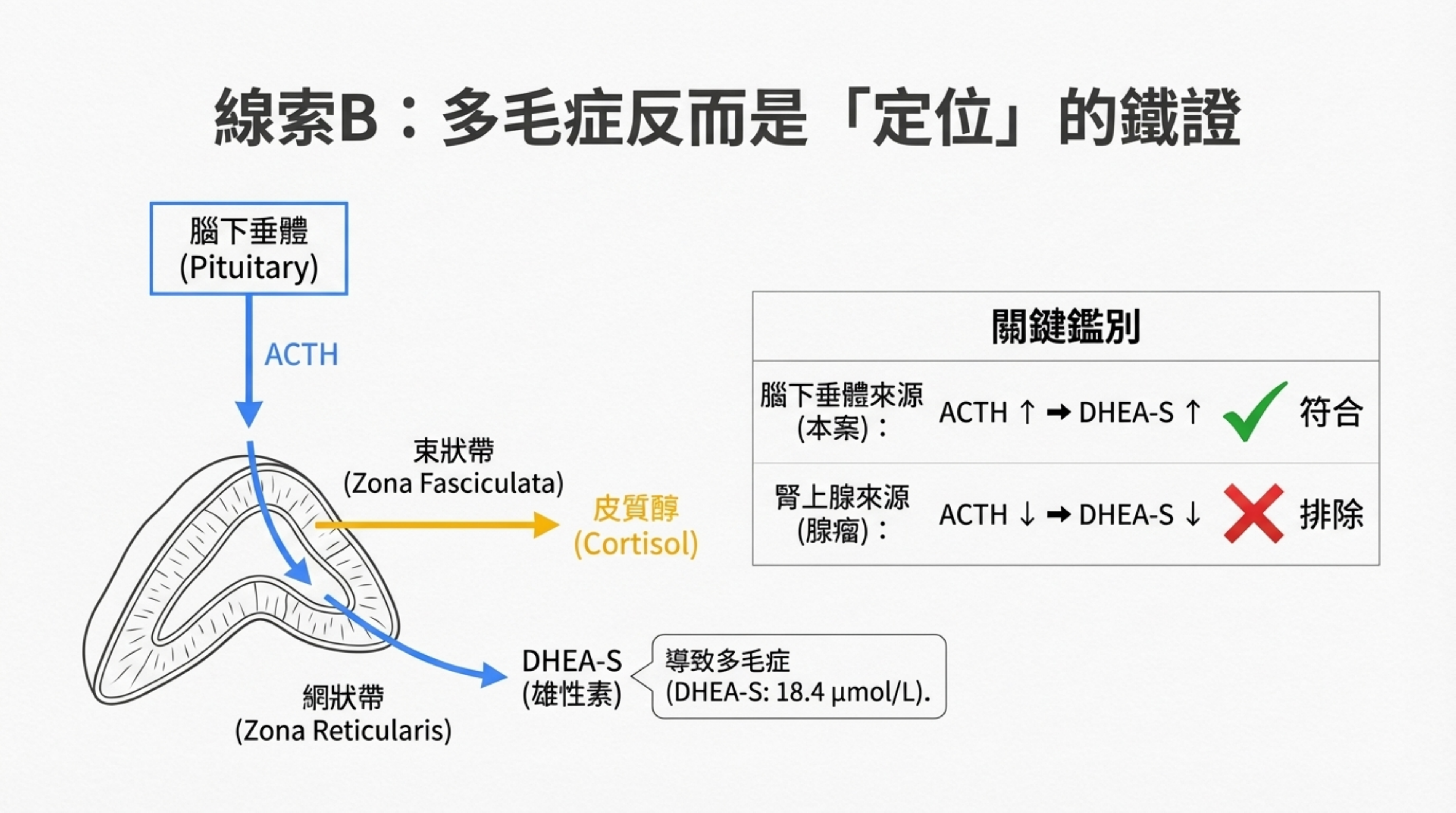
- 多毛症是「定位」的關鍵線索 (Hirsutism points to the Pituitary):
-
為何只有多毛症明顯?這與 DHEA-S 顯著升高 (18.4 µmol/L) 直接相關。
-
鑑別重點:
-
若是腎上腺腺瘤 (Adrenal Adenoma):ACTH 會被抑制,網狀帶萎縮,DHEA-S 通常偏低。
-
若是腦下垂體 (Cushing's Disease):ACTH 升高,同時刺激束狀帶(皮質醇)與網狀帶(雄性素/DHEA-S)。
-
結論: 「僅有多毛症」並非反證,反而是 ACTH 依賴型(腦下垂體) 的鐵證。
討論二
疑慮二:醛固酮與腎素的矛盾 (The Aldosterone/Renin Paradox)
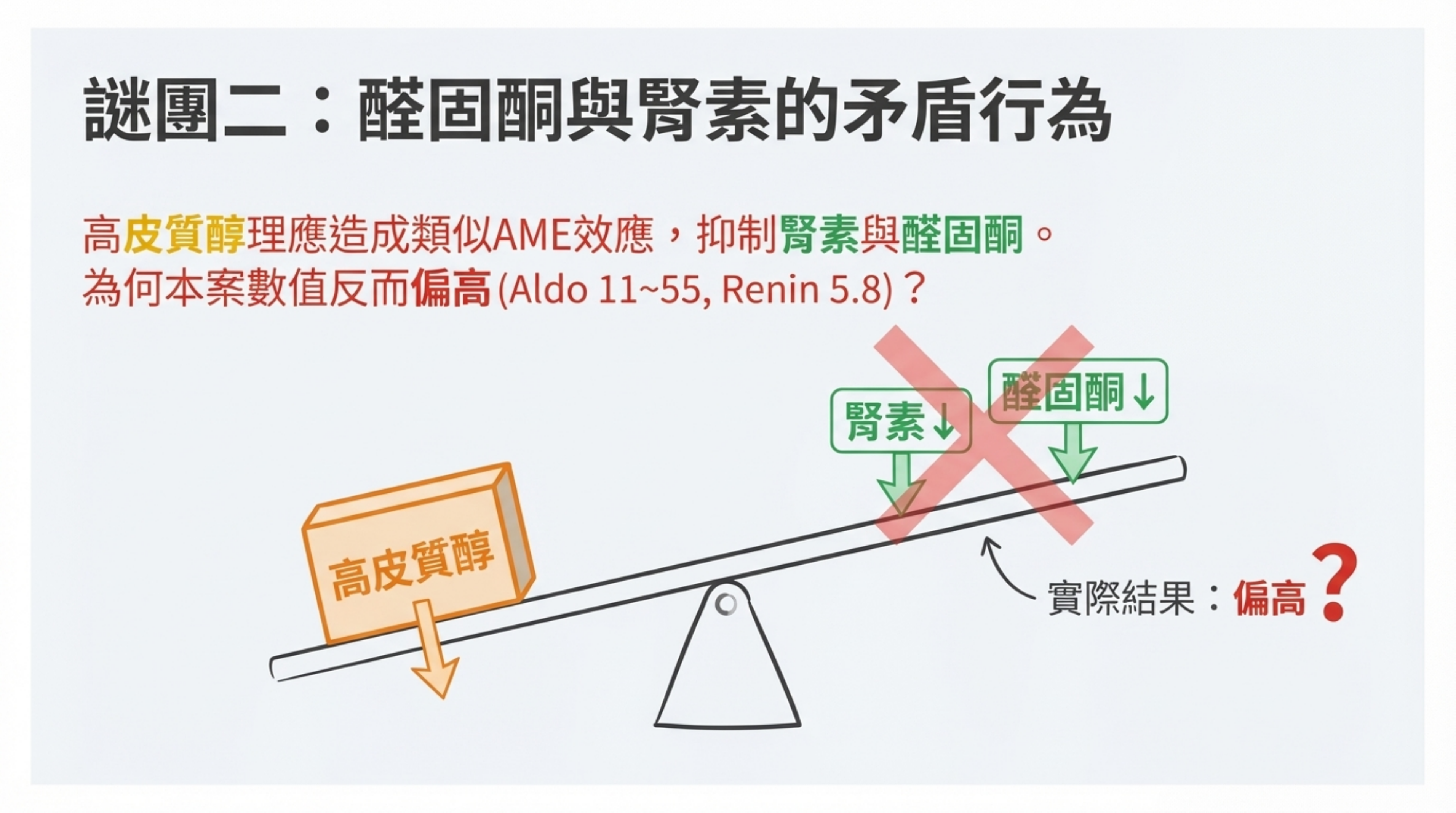
- 「高 Cortisol 應該會造成類似 AME (Apparent Mineralocorticoid Excess) 的效應,導致低腎素、低醛固酮。但此病人醛固酮 (Aldo) 甚至腎素 (Renin) 卻曾偏高?」
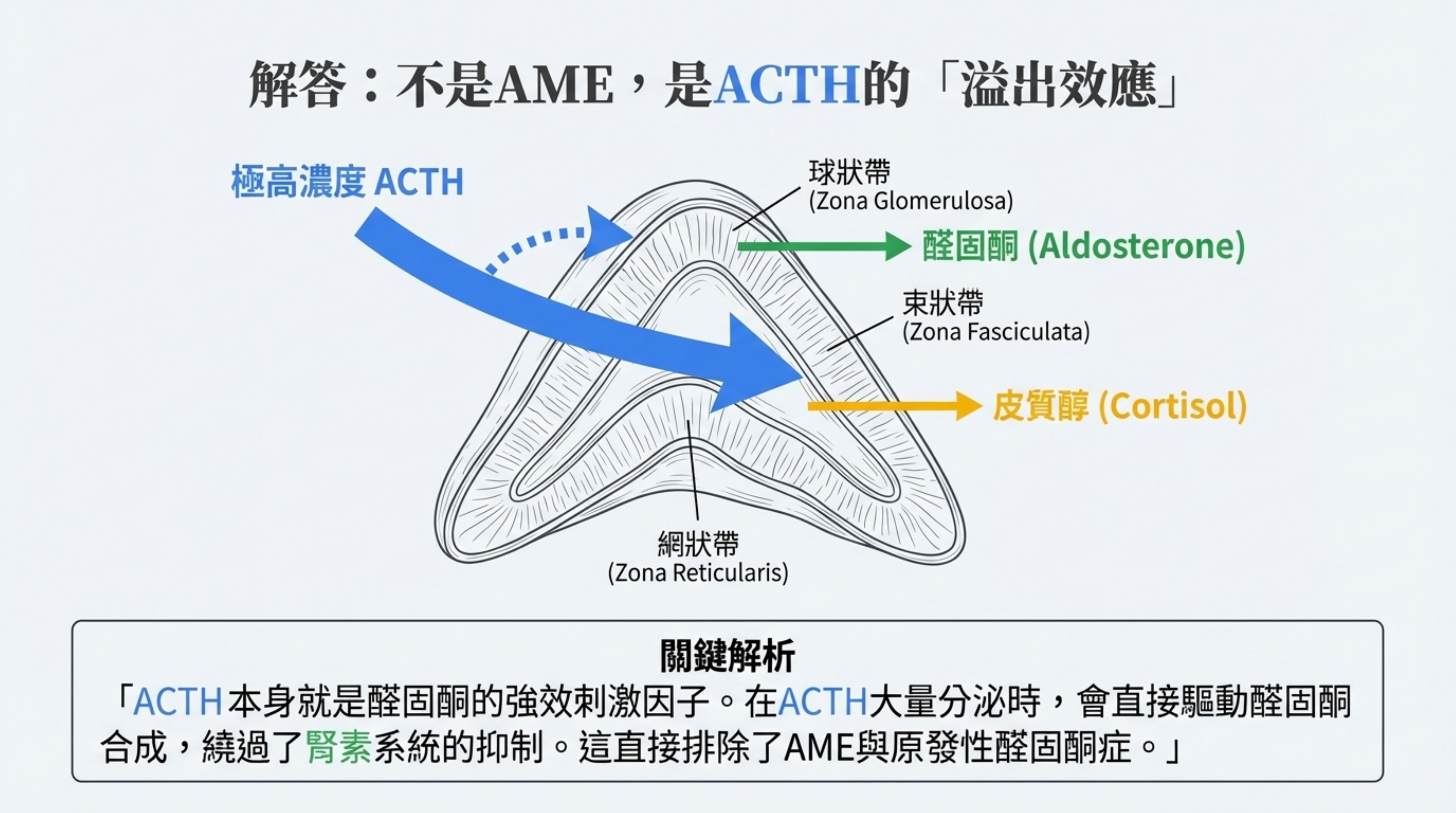
解析: AME = Low Renin + Low Aldo,但此病人的表現證明了她 不是 AME,而是 ACTH 驅動的醛固酮分泌。
- 為何不是 AME?
- AME 發生在 Cortisol 極高(如異位性 ACTH 肺癌)壓垮 11β-HSD2 酵素時。特徵是 Aldosterone 極低。
- 此病人 Aldosterone 偏高 (11~55 ng/dL),直接排除了 AME 和原發性醛固酮症 (Conn's, Renin 應被抑制)。
- Aldosterone 為何高? (ACTH is a Secretagogue)
- 雖然醛固酮主要受 Renin 控制,但 ACTH 也是醛固酮的強效刺激因子,特別是在急性或週期性高峰期。
- 當腦下垂體釋放大量 ACTH 時,它不僅刺激皮質醇,也「溢出 (Spillover)」刺激了球狀帶分泌 Aldosterone。這解釋了為何 Cortisol 高的時候,Aldosterone 也跟著高。
- Renin 為何沒被抑制? (Renin 5.8)
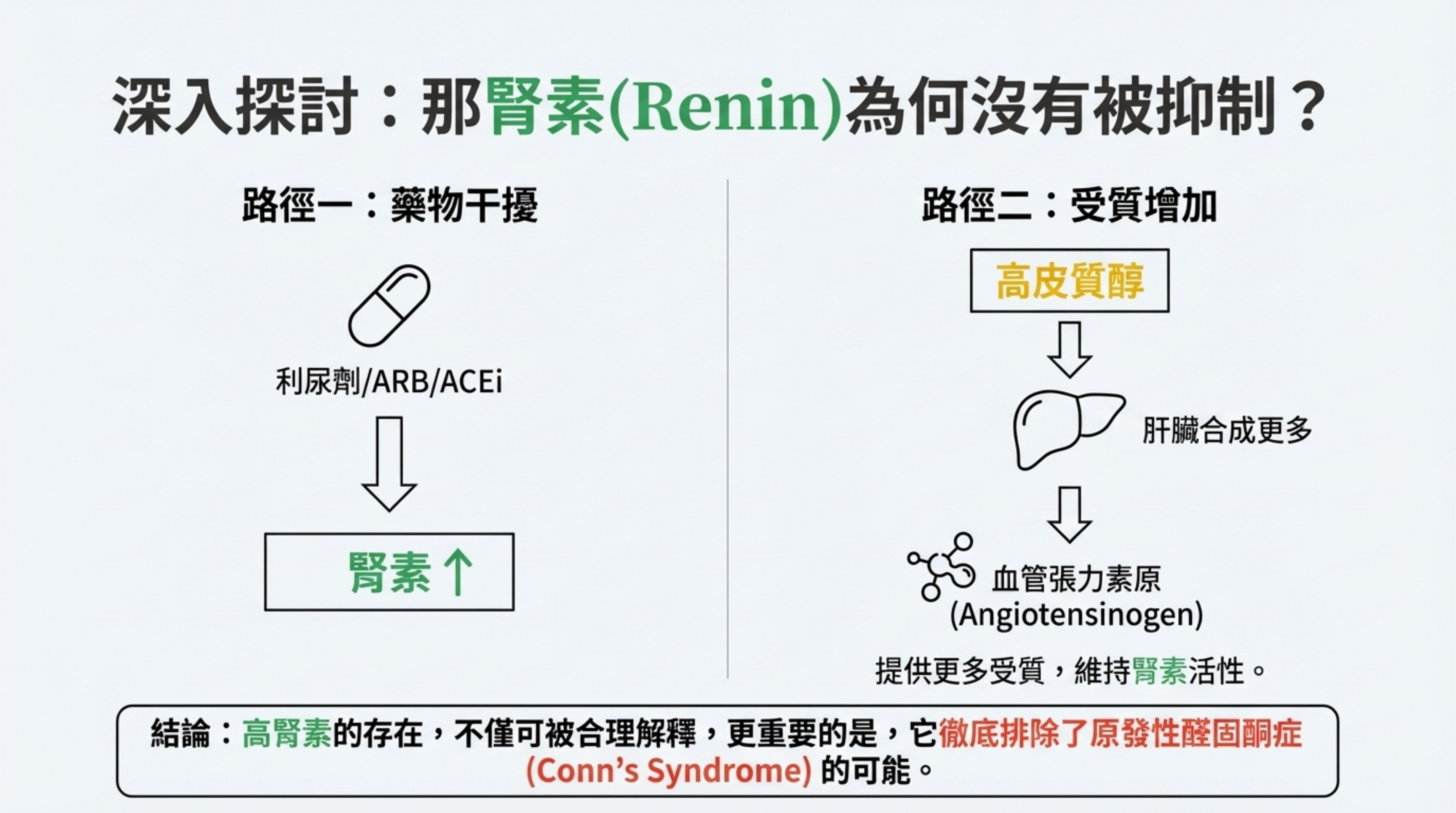
- 這排除了原發性醛固酮症。Renin 偏高最可能的原因是:
- 用藥干擾: 若病人使用了利尿劑 (Diuretics) 或 ARB/ACEi 血壓藥,會反射性拉高 Renin。
- 血管張力素原 (Angiotensinogen) 增加: 高皮質醇會刺激肝臟合成更多血管張力素原,這提供了大量受質,使得 Renin 活性維持一定水準。
疑慮三:左腎上腺腫塊是因還是果? (Chicken or Egg?)
「左側腎上腺那個 2.8cm 的病灶是第三個獨立腺瘤?還是被 ACTH 刺激出來的?」
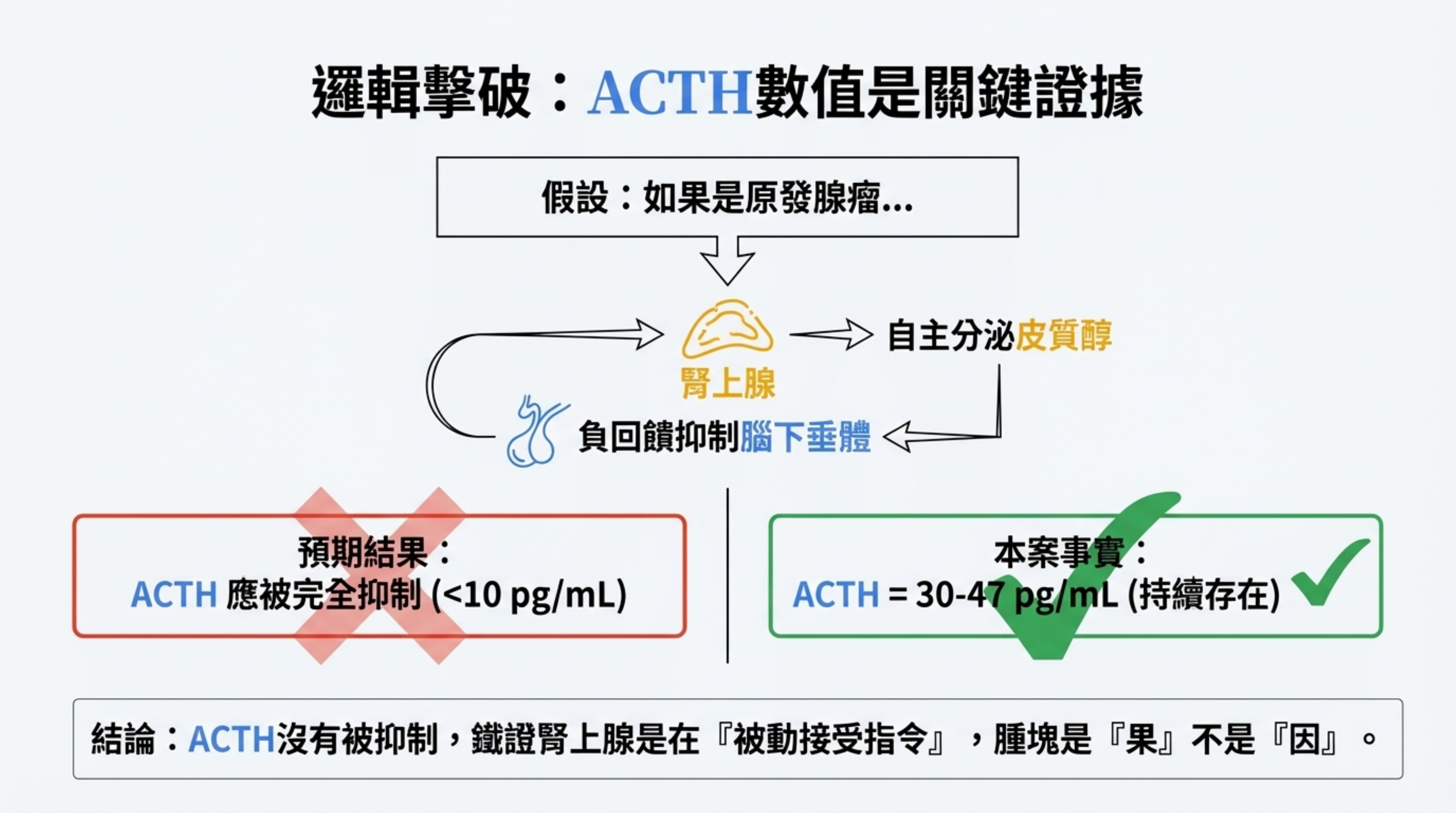
解析: 它是 ACTH 刺激造成的繼發性增生 (Secondary Macronodular Hyperplasia),是「果」不是「因」。
- 邏輯鐵證:
- 如果是原發腺瘤 (Primary Adenoma):它會分泌皮質醇並抑制腦下垂體,ACTH 應測不到 (<10 pg/mL)。
- 本案事實: ACTH 持續存在 (30-47 pg/mL),證明腎上腺是在被「鞭策」。
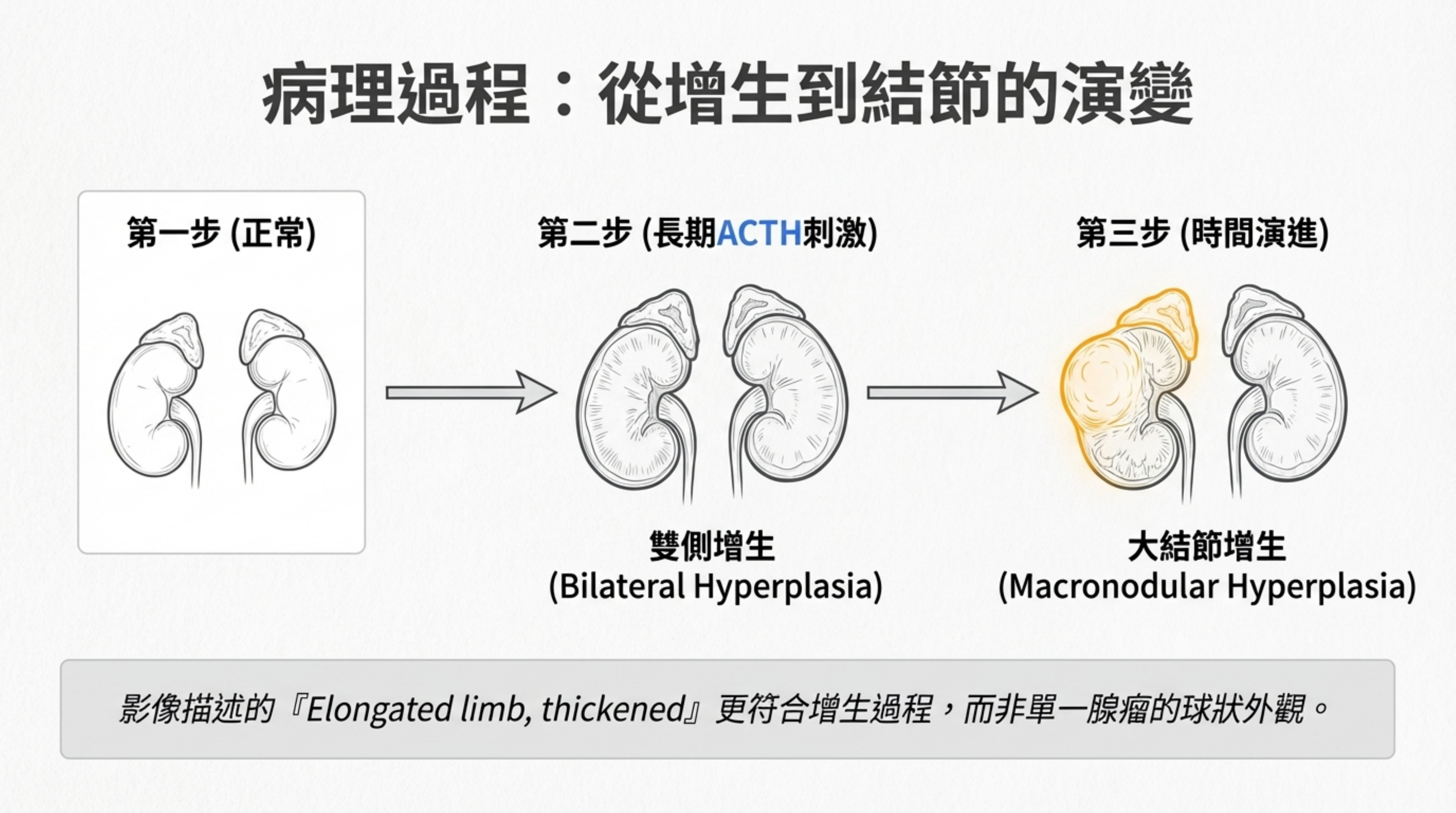
- 影像與病理:
- 長期高 ACTH 刺激會導致雙側腎上腺增生。隨著時間推移,增生會變得不對稱,形成「大結節 (Macronodules)」。
- 影像描述 "Elongated limb, thickened" 更符合增生而非單一腺瘤。
總結與下一步 (Summary & Plan)
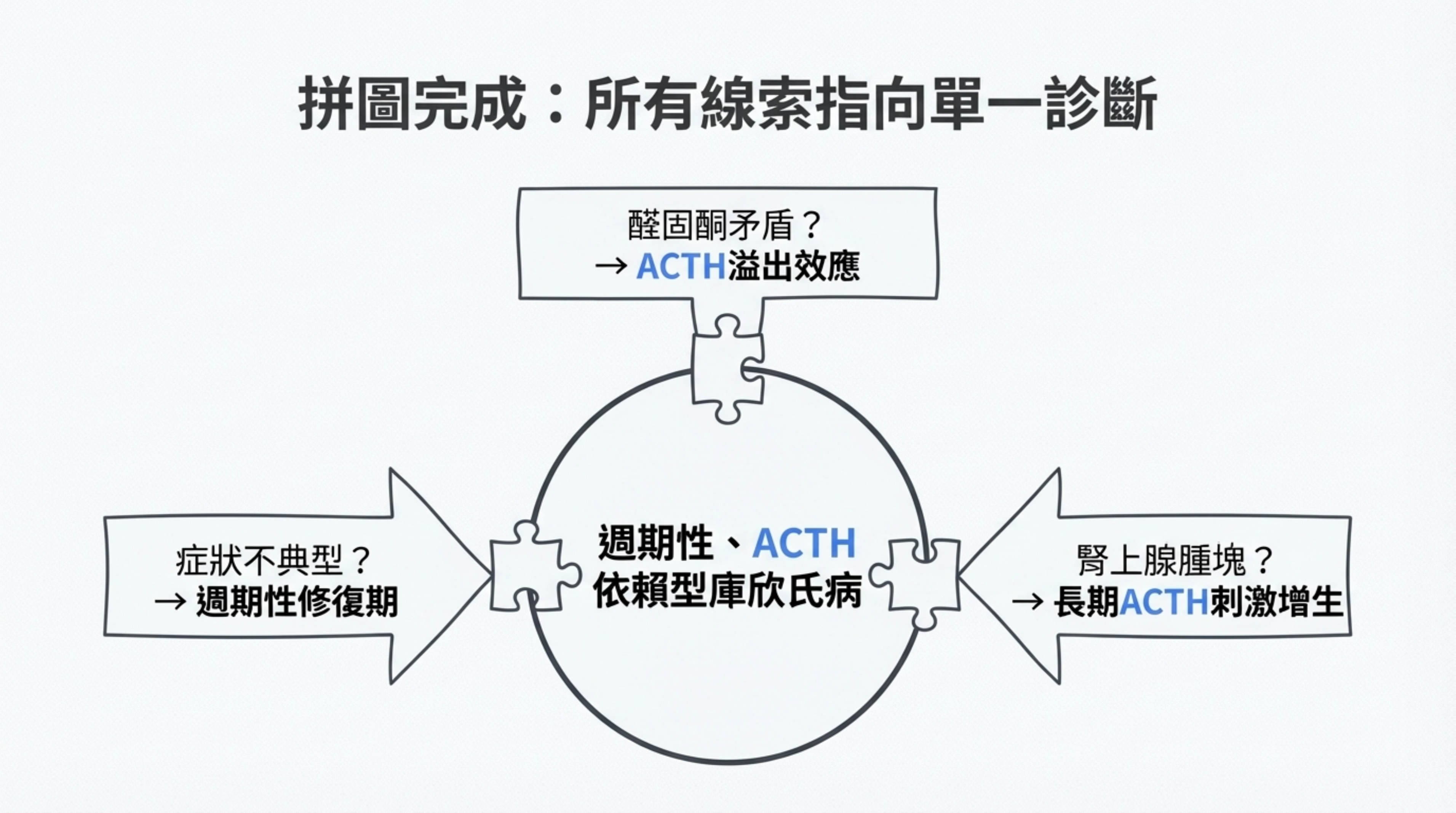
疑慮在 「週期性、ACTH 依賴型庫欣氏病」 的診斷框架下都能得到合理解釋:
- 沒症狀? 因為有週期性修復期。
- Aldosterone 高? 因為 ACTH 直接刺激了腎上腺球狀帶。
- 腎上腺有瘤? 因為長期被 ACTH 刺激導致增生。
建議:

由於臨床表現不典型,且 DDAVP 測試結果 ACTH 反應鈍化(可能因週期性波動或受體表現差異),為了徹底排除極少見的異位性來源並確認手術側別,雙側岩下竇抽血 (IPSS) 是目前最關鍵且必要的檢查。
疑慮四:週期性 ACTH 依賴型庫欣氏病的手術適應症,或臨床結局

針對 週期性 ACTH 依賴型庫欣氏病 (Cyclic ACTH-dependent Cushing's Disease) 的臨床決策,內分泌專科的共識非常明確。
結論:手術介入(Surgical Intervention)是絕對適應症,且為首選治療。
整理的 臨床證據 (Clinical Evidence) 與 預後分析 (Clinical Outcome),主要基於內分泌學權威期刊(如 JCEM 與 European Journal of Endocrinology)的數據:
1. 為什麼必須手術?臨床證據 (Clinical Evidence)
即便患者有「週期性」且非持續性症狀,手術仍是唯一推薦的根治手段,主要基於三大實證理由:
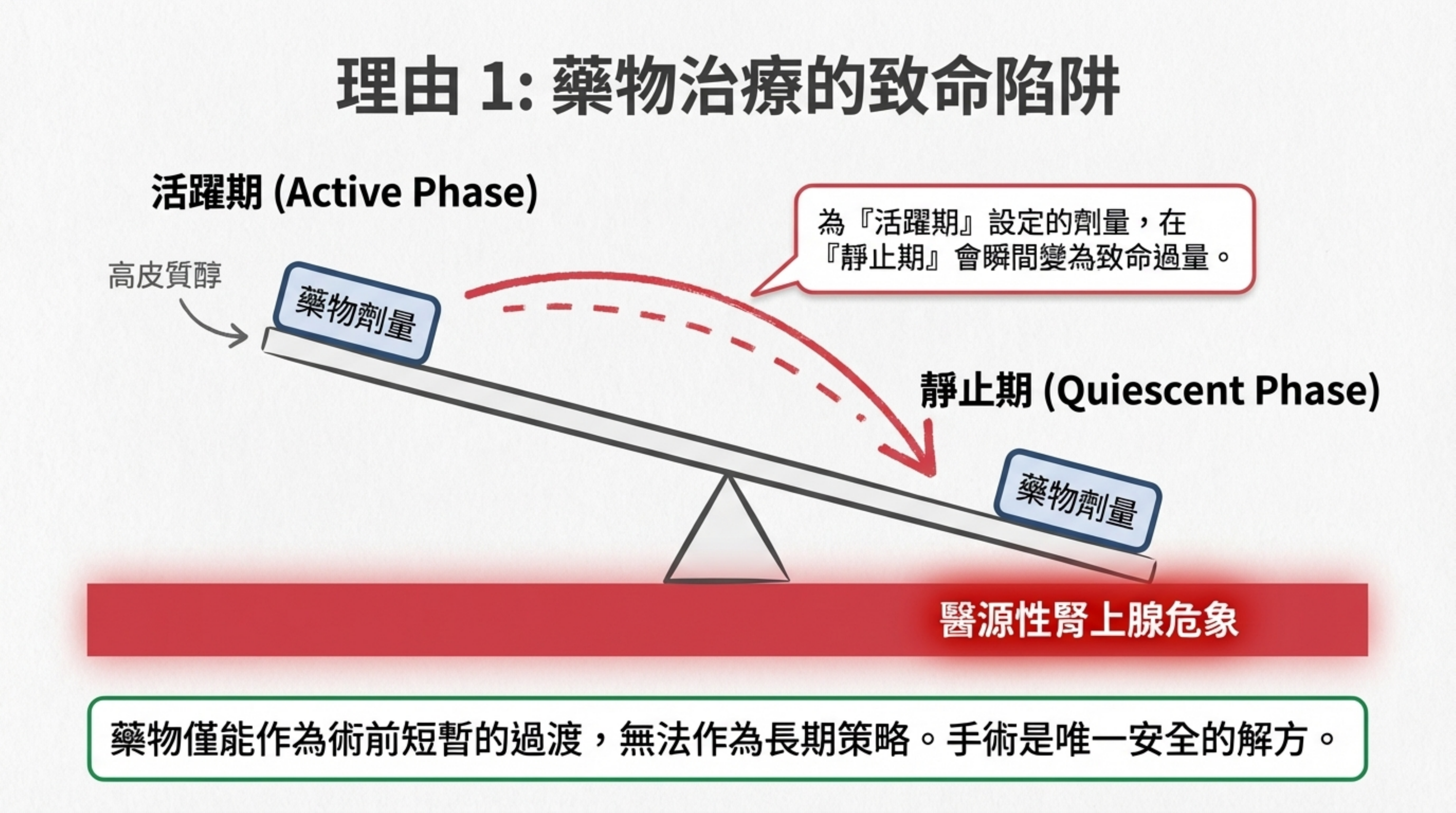
- 藥物治療的極高風險 (The Hazard of Medical Therapy):
- 這是週期性患者最棘手的問題。若使用藥物(如 Ketoconazole, Metyrapone)控制皮質醇:
- 劑量通常需針對「活躍期(高皮質醇)」設定。
- 一旦病人自行進入「靜止期(Low/Normal Cortisol)」,同樣的藥量會瞬間過量,導致致命的 醫源性腎上腺危象 (Iatrogenic Adrenal Crisis)。
-
臨床指引: 因此,藥物僅能作為術前短暫的過渡,無法作為長期策略。手術移除病灶是唯一安全解方。
-
關鍵文獻佐證 (Key Literature):
-
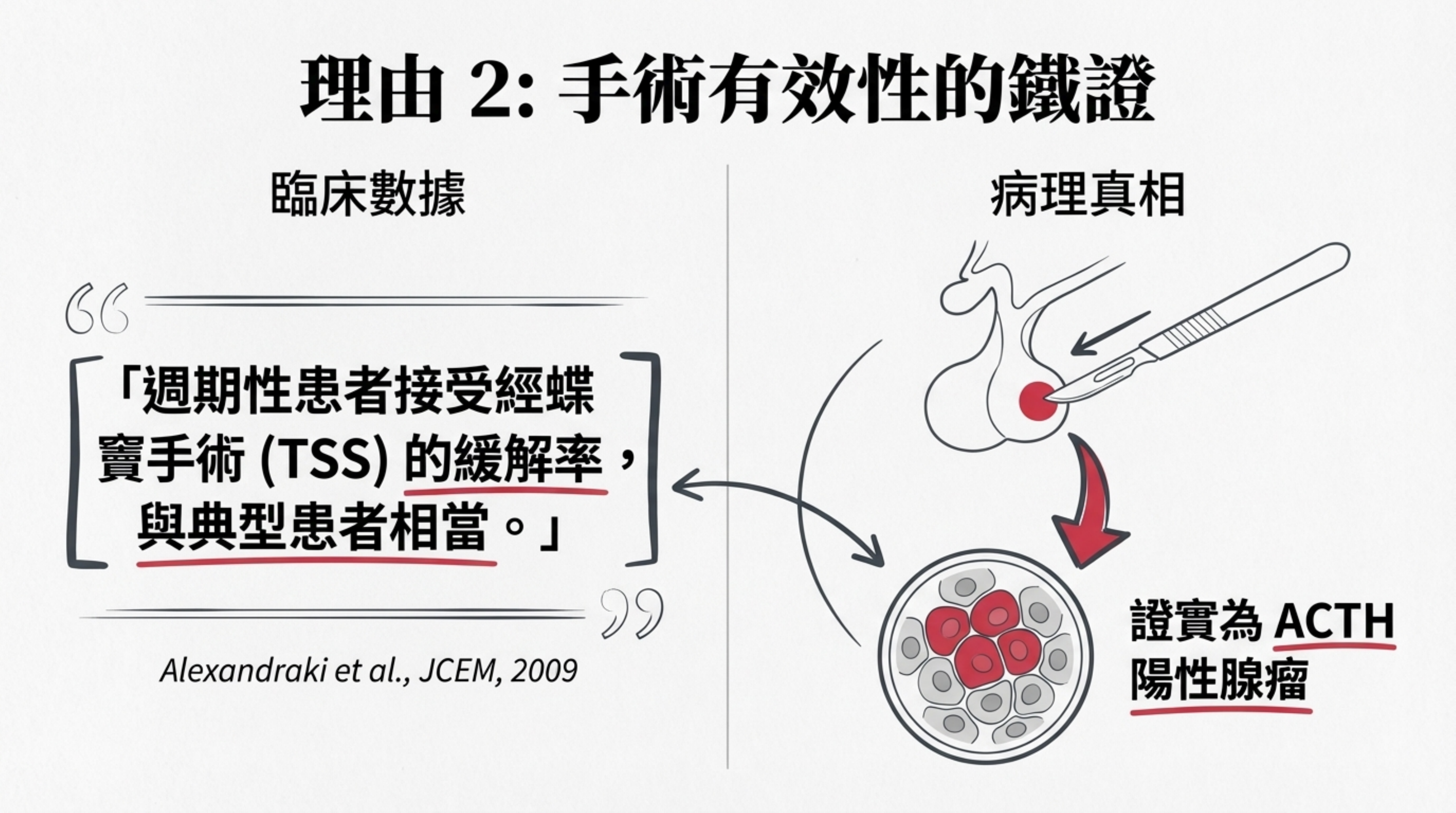
最經典的研究來自英國 St. Bartholomew's Hospital 的 Alexandraki et al. (JCEM, 2009),分析了 201 位庫欣氏病患者(其中 17% 為週期性)。
-
證據: 研究證實,只要術前定位準確,週期性患者接受經蝶竇手術 (TSS) 的緩解率 (Remission Rate) 與典型(非週期性)患者相當。
-
病理: 絕大多數切下的腫瘤均證實為 ACTH 陽性腺瘤,證明其本質就是實體腫瘤,物理切除是合理的。
-
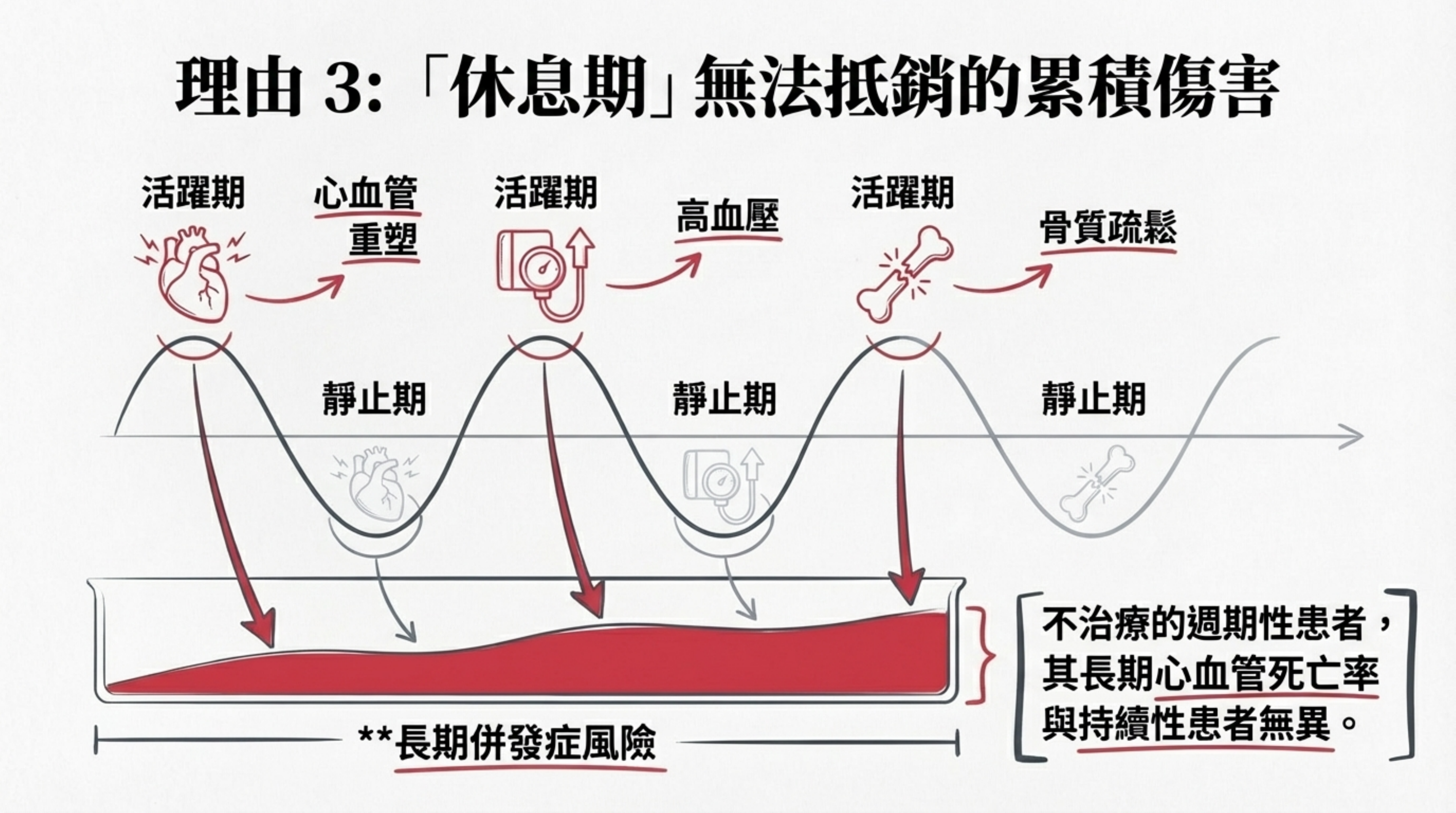
累積性傷害 (Cumulative Morbidity):
-
即使有「休息期」,但在「活躍期」的高皮質醇血症(如您的 UFC 曾高達 167 µg/24h)足以造成不可逆的心血管重塑、高血壓與骨質疏鬆。不治療的週期性患者,其長期心血管死亡率與持續性患者無異。
2. 臨床預後 (Clinical Outcome)
針對像廖女士這樣(MRI 顯示左側/雙側不對稱 4-5mm 微腺瘤)的週期性患者,預後分析如下:
A. 緩解率 (Remission Rates) - 治癒機率
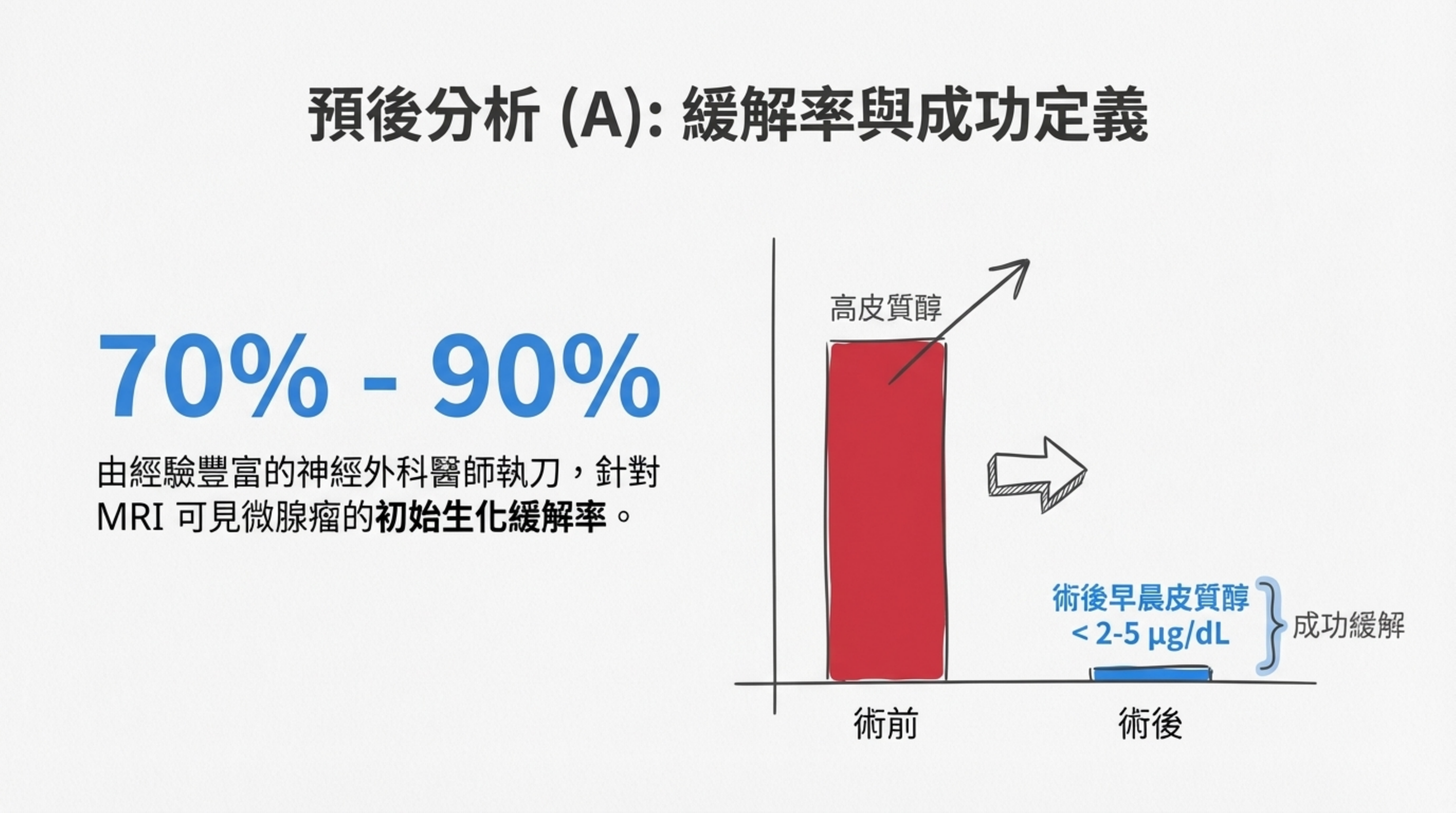
- 極佳 (High): 對於 MRI 可見的微腺瘤,由經驗豐富的神經外科醫師執刀,初始生化緩解率約為 70% - 90%。
- 成功定義: 術後早晨皮質醇降至 < 2-5 µg/dL(代表腫瘤移除,正常腦下垂體暫時休眠)。
B. 週期性患者特有的「陷阱」 (The Pitfall of False Cure)
這是您與醫療團隊需特別注意的風險:
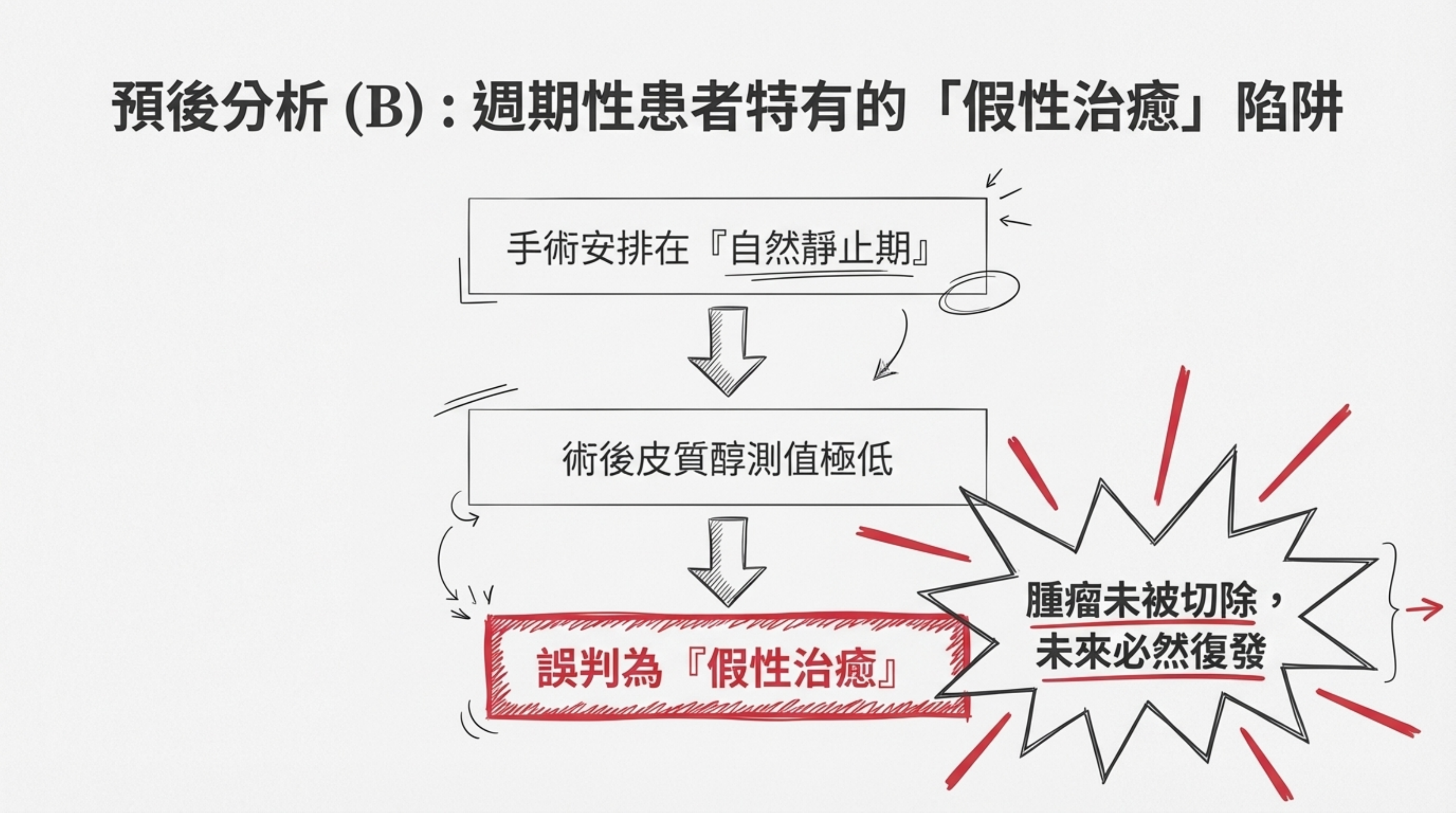
- 情況: 若手術剛好安排在病人的「自然靜止期」,術後測得皮質醇很低,可能被誤認為「手術成功」,但實際上可能只是腫瘤剛好在休息,並未被切除。
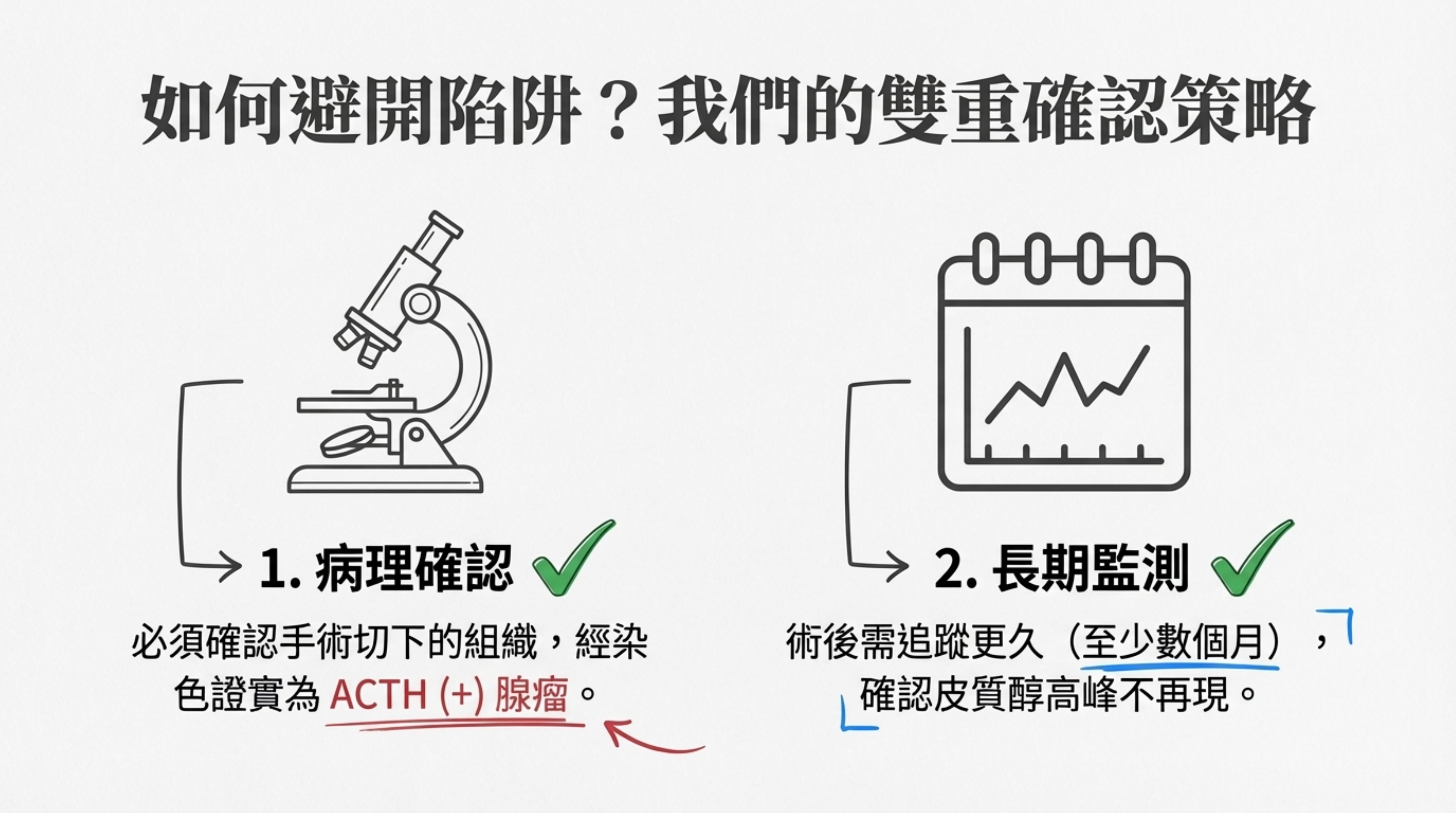
- 預防策略:
- 病理確認: 必須確認切下的組織是 ACTH (+) 腺瘤。
- 長期監測: 術後需追蹤更久(至少數個月),確認沒有週期性的高峰再現。
C. 併發症改善
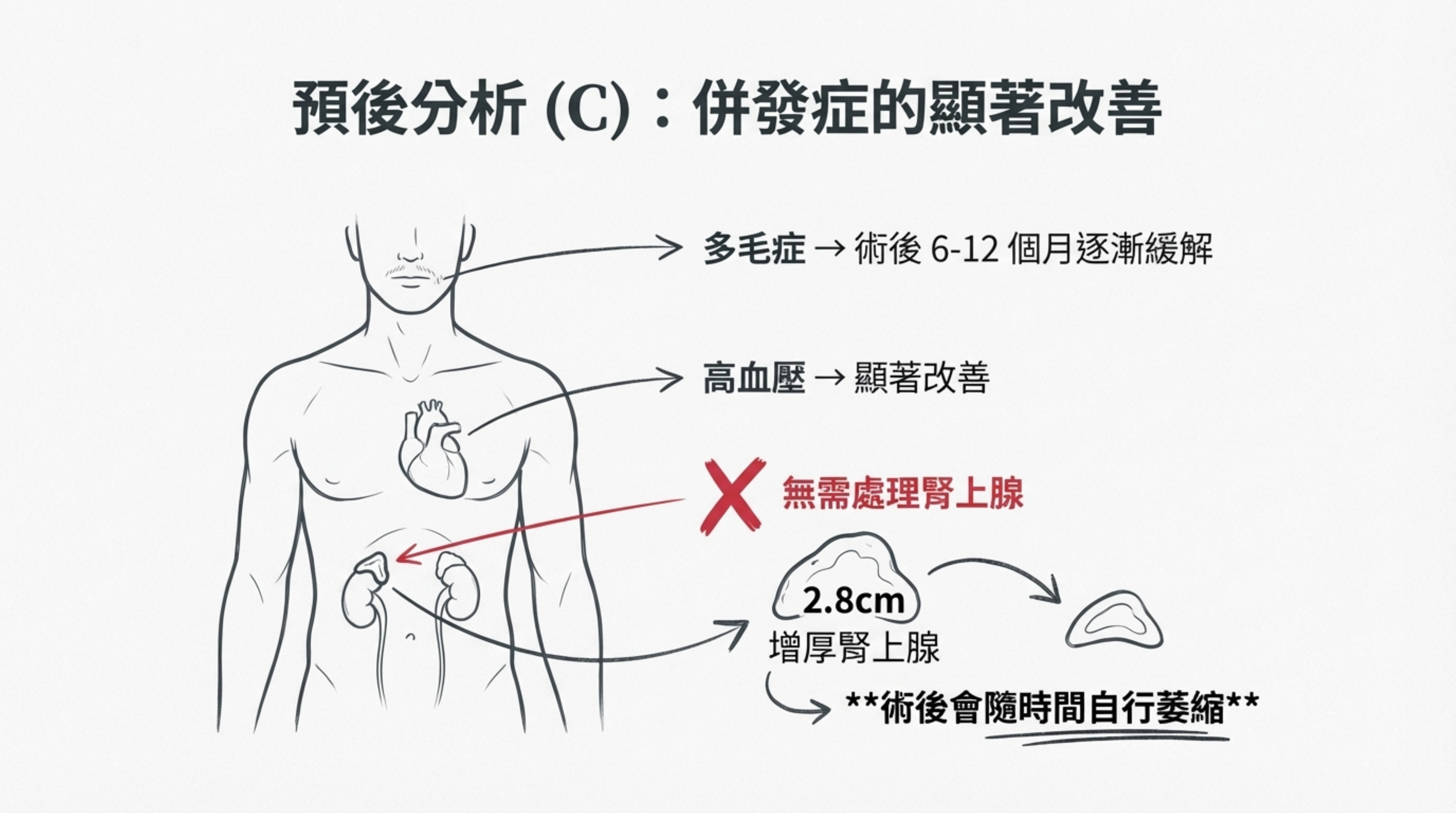
- 高血壓與多毛症: 在 ACTH 來源移除後,DHEA-S 與皮質醇下降,高血壓通常顯著改善,多毛症狀約在術後 6-12 個月逐漸緩解。
- 腎上腺增生: 左側腎上腺的 2.8cm 增厚是繼發性的,術後會隨時間自行萎縮,無需處理腎上腺。
3. 針對此病例的綜合建議 (Recommendation)
基於上述證據,您的治療路徑應如下:
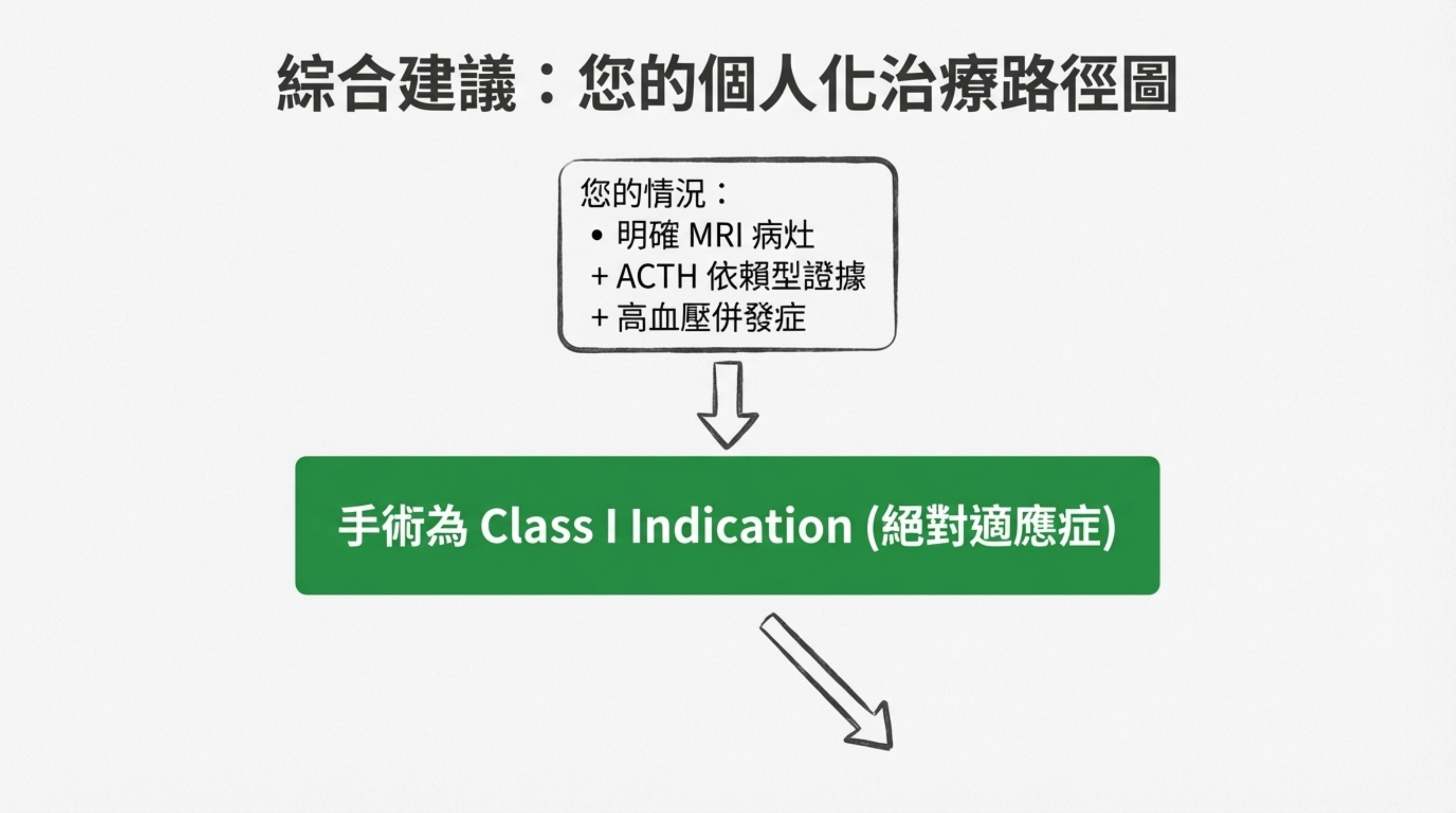
- 確認手術必要性: 您有明確的 MRI 病灶、ACTH 依賴型證據及高血壓併發症,手術是 Class I Indication (絕對適應症)。
- 關鍵下一步 (Critical Step):雙側岩下竇抽血 (IPSS)
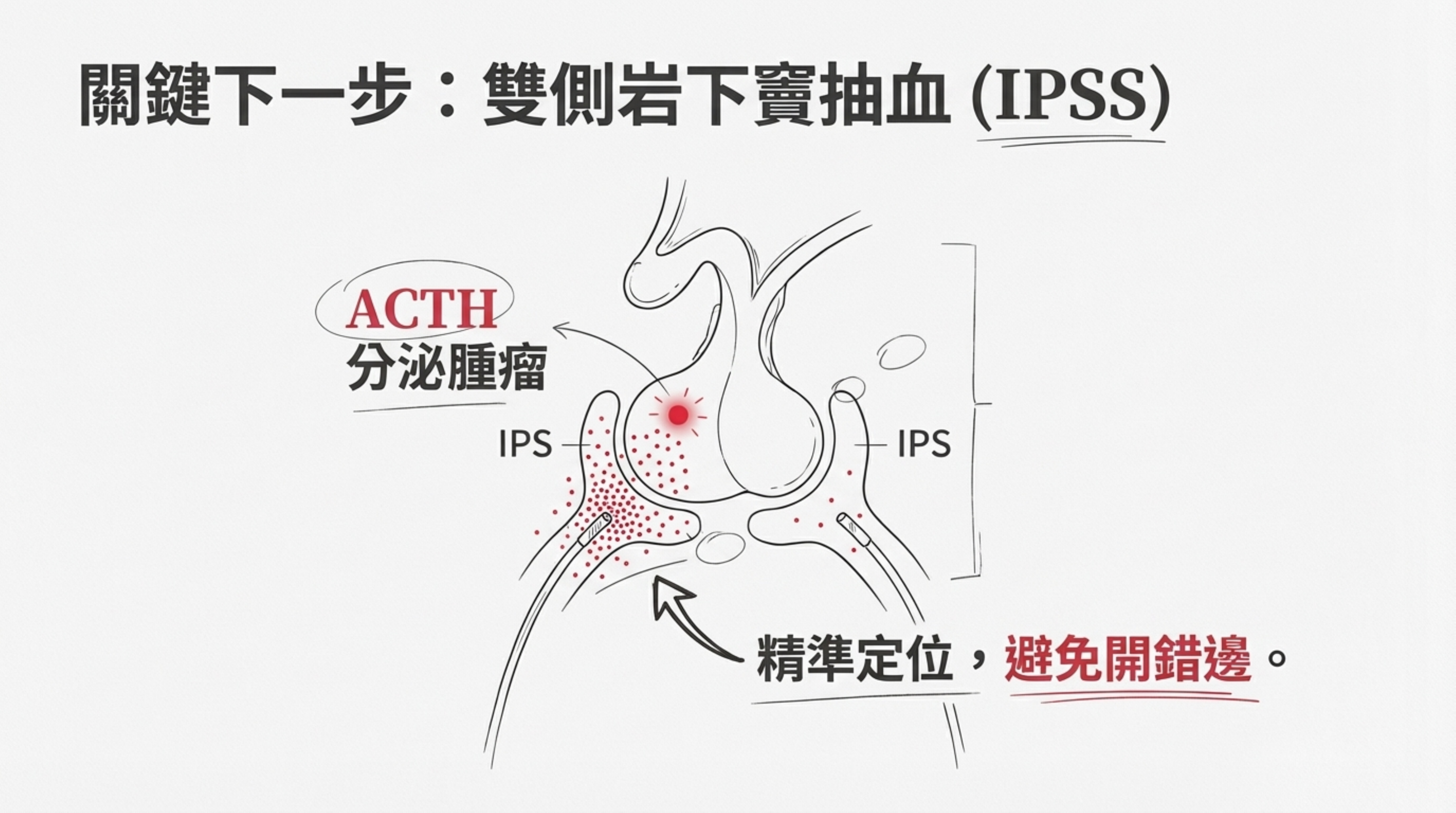
- 由於您的 DDAVP 測試反應鈍化,且為週期性表現,為了避免開錯邊或開到無功能瘤,強烈建議先做 IPSS。
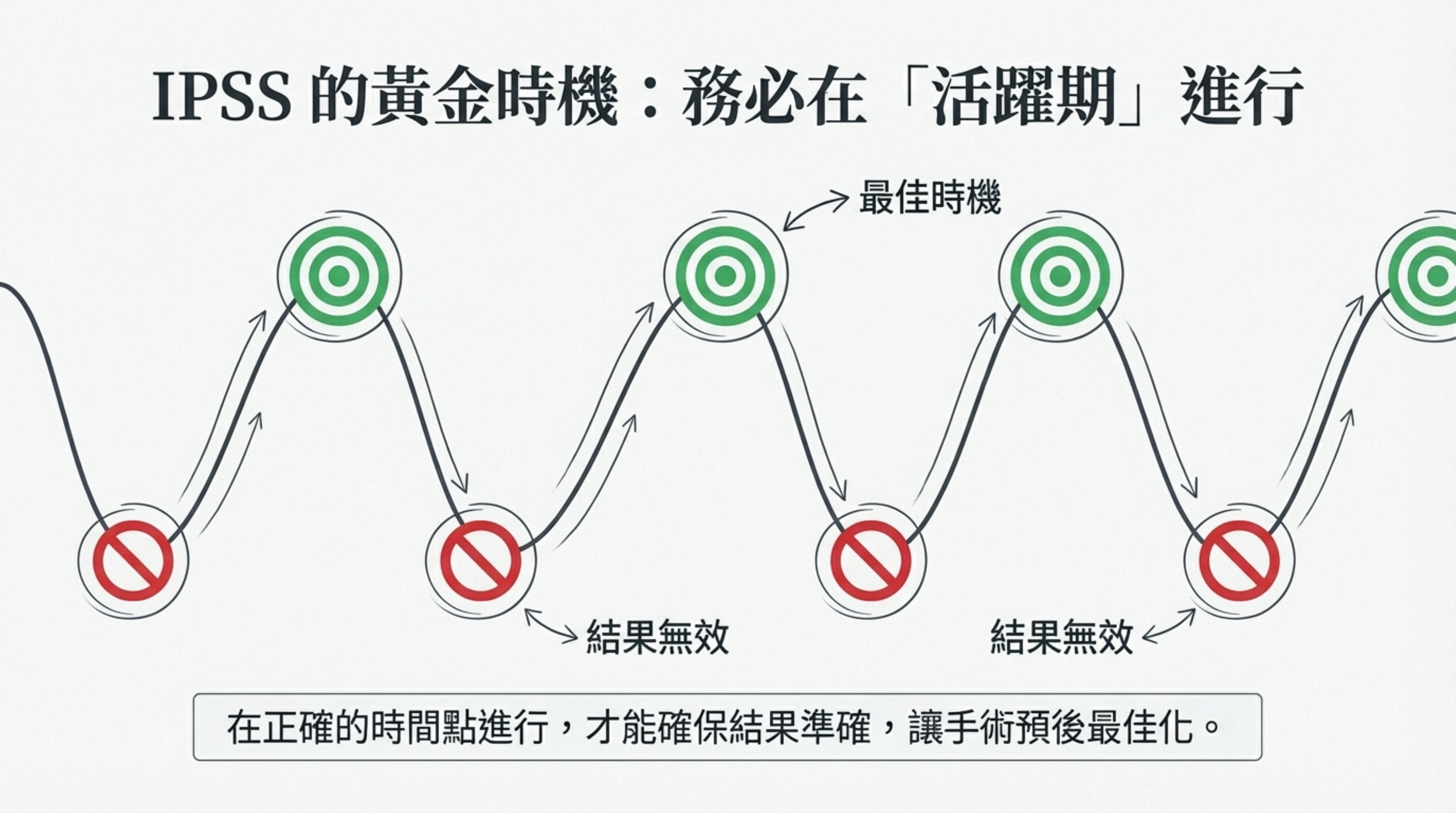
- 黃金時機: 務必在您症狀的 「活躍期 (Active Phase)」 進行 IPSS。一旦確認左側優勢,即可放心進行手術,預後將非常樂觀。
進階思考
針對這病患「週期性 (Cyclic)」、「影像學有變化 (Imaging Evolution)」且「測試反應不一致 (Discordant)」的複雜案例,除了標準治療外, 「未解懸案 (Unresolved Issues)」 與 「進階臨床思考 (Advanced Considerations)」。
這些問題觸及了疾病的本質,是將來決定手術成敗與長期預後的關鍵。以下為深度分析:
1. 影像學的重大伏筆:單側變雙側? (The Bilateral Dilemma)
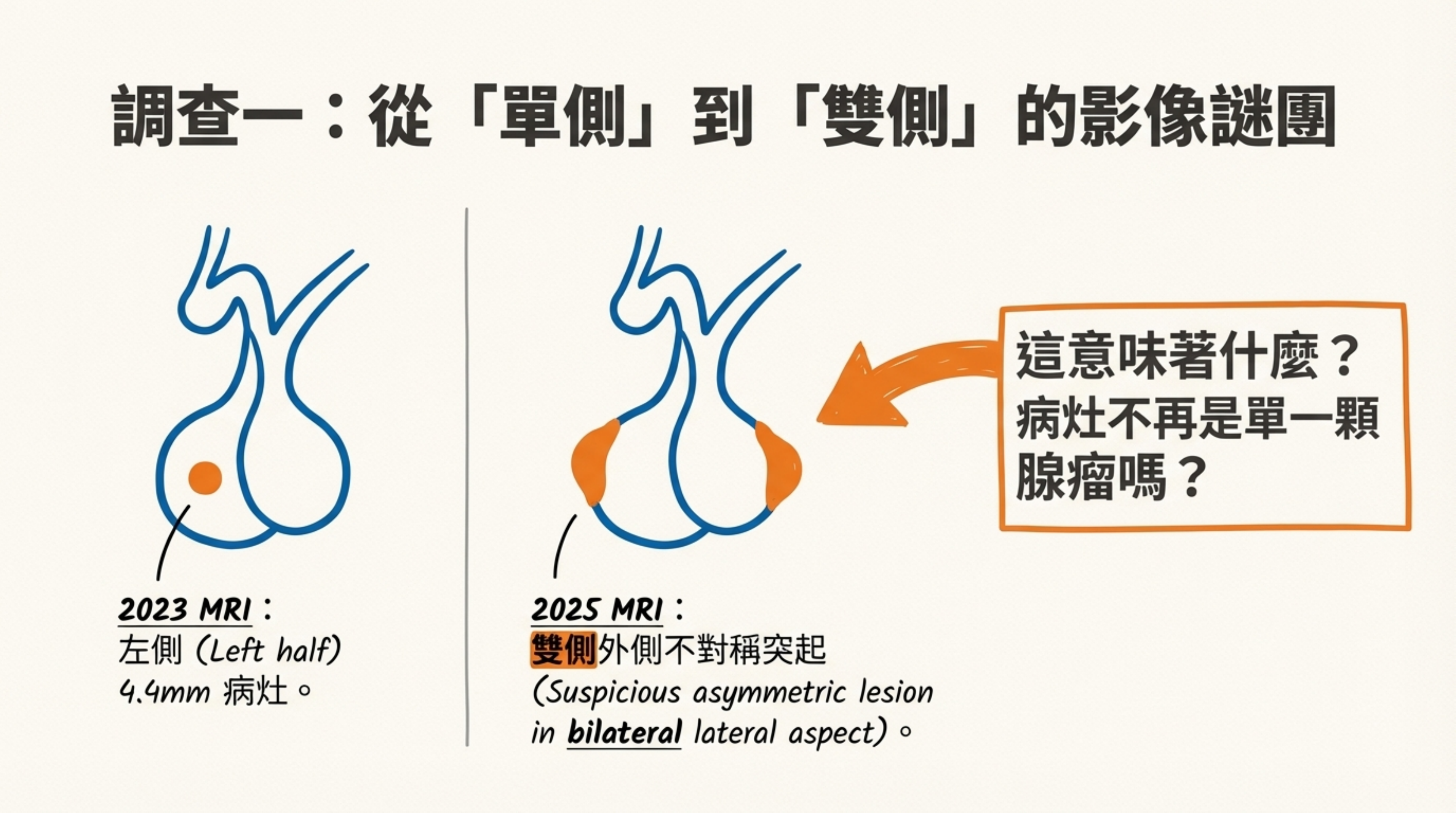
- 潛在疑慮: 報告細節變化:
- 2023 MRI:描述為「左側 (Left half)」4.4mm 病灶。
- 2025 MRI:描述變為「雙側外側不對稱突起 (Suspicious asymmetric lesion in bilateral lateral aspect)」。
-
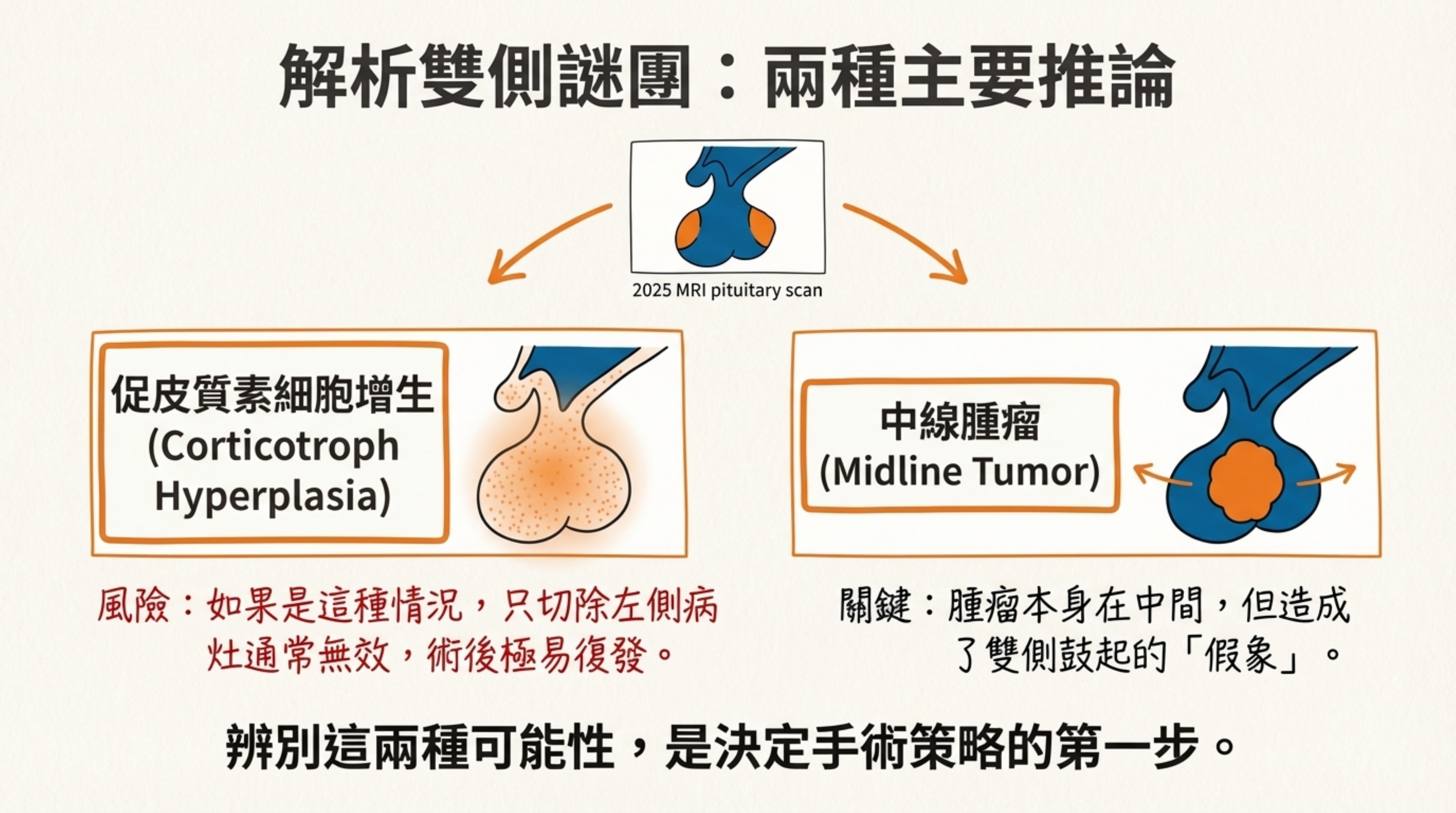
進階思考: 這是否暗示病灶根本不是單一顆腺瘤 (Adenoma)?
-
促皮質素細胞增生 (Corticotroph Hyperplasia): 極少數庫欣氏病是全腦下垂體的 ACTH 細胞瀰漫性增生(可能受下視丘 CRH 過度驅動)。如果是這種情況,只切除左邊病灶通常無效,術後極易復發。
-
中線腫瘤 (Midline Tumor): 腫瘤長在正中央,將正常組織推向兩側,造成雙側鼓起的假象。
-
關鍵對策: 這讓 IPSS (岩下竇抽血) 的地位變得生死攸關。
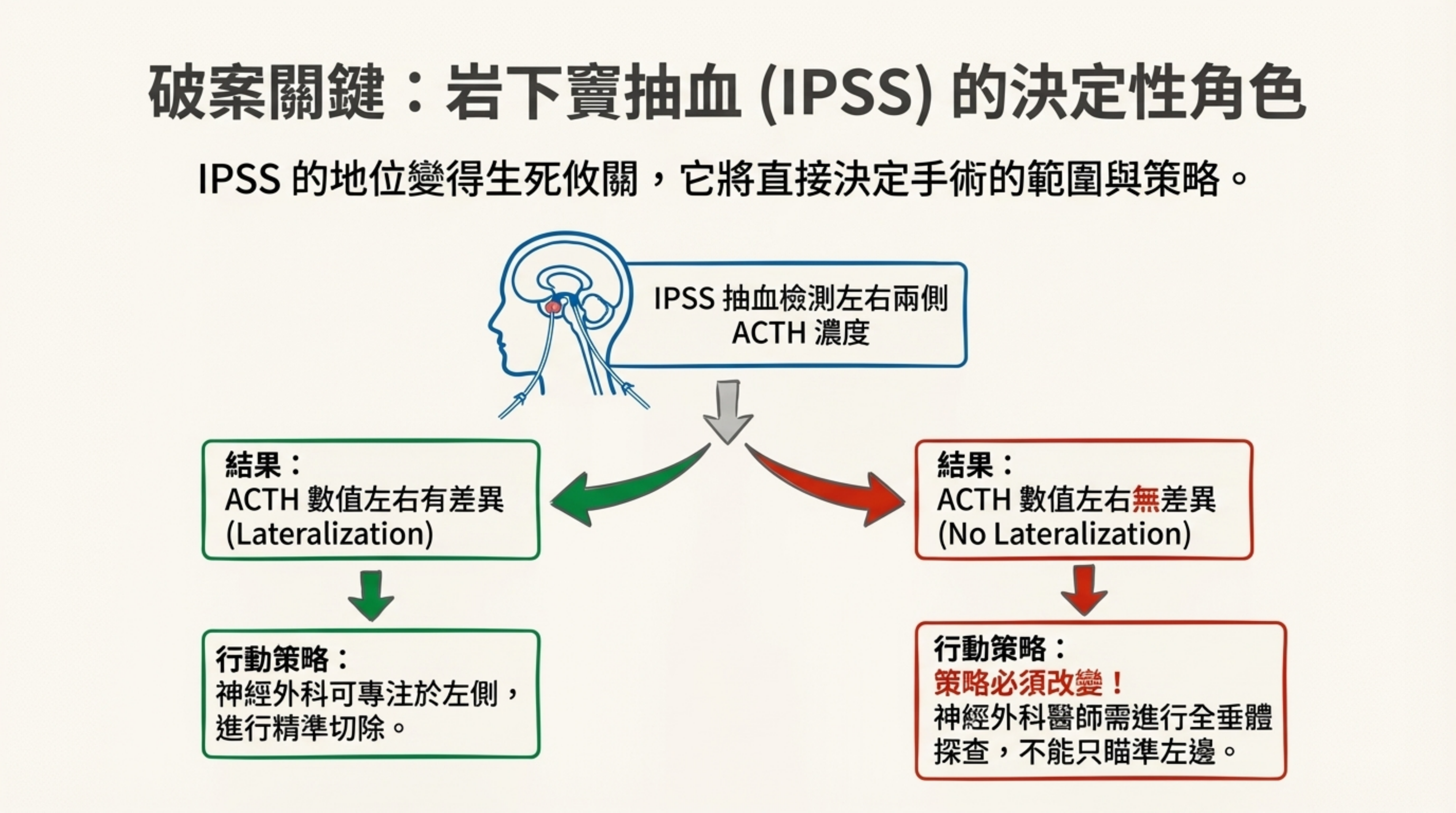
- 如果在 IPSS 中測出 ACTH 數值很高,但 「左右無差異 (No Lateralization)」,神經外科醫師就必須改變策略,進行全垂體探查,而不能只瞄準左邊。
2. DDAVP 測試的生理謎團:為何反應「冷淡」?
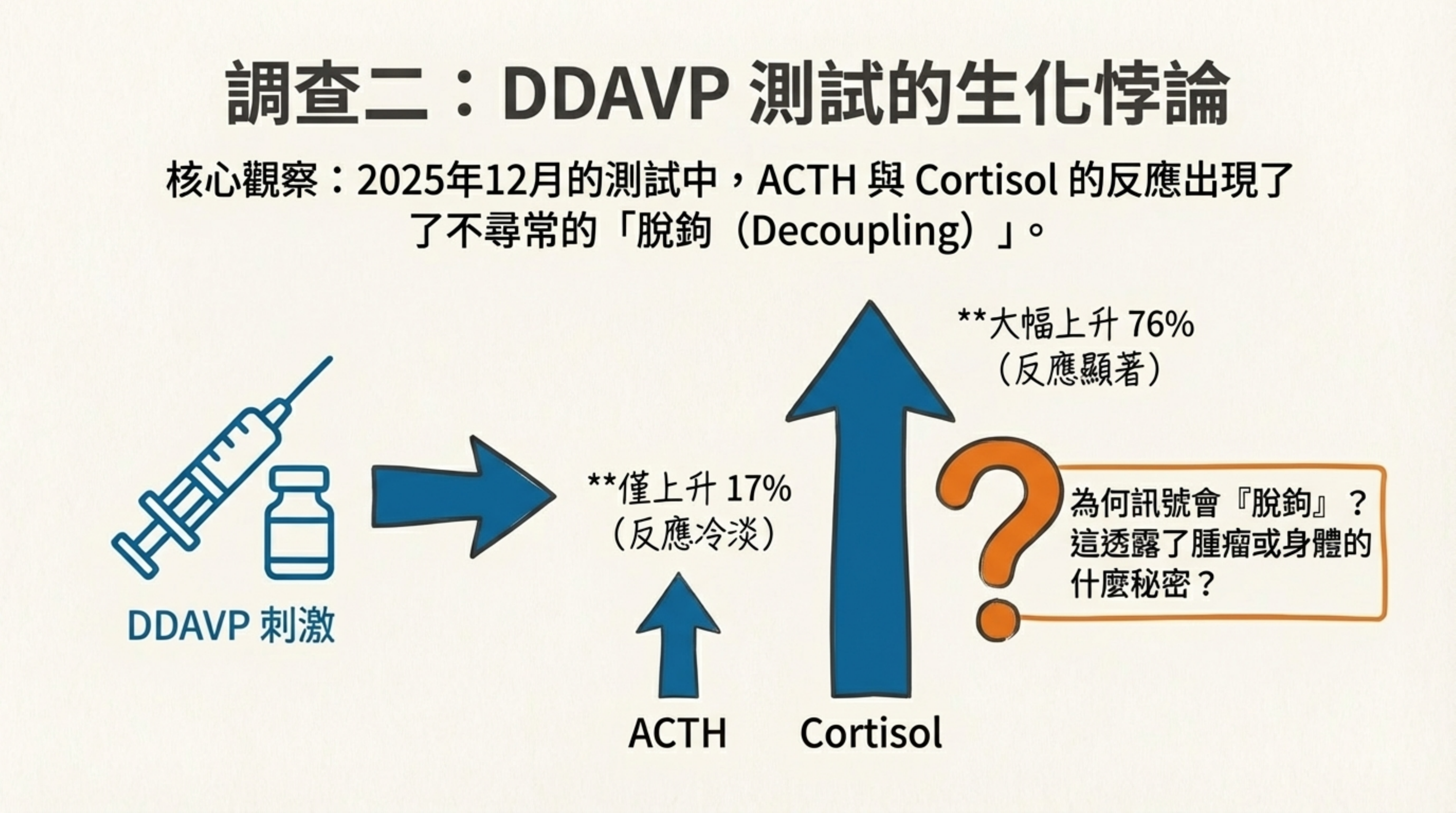
-
現象: 2025/12 的測試中,ACTH 僅上升 17% (Blunted),但 Cortisol 卻大幅上升 76%。
-
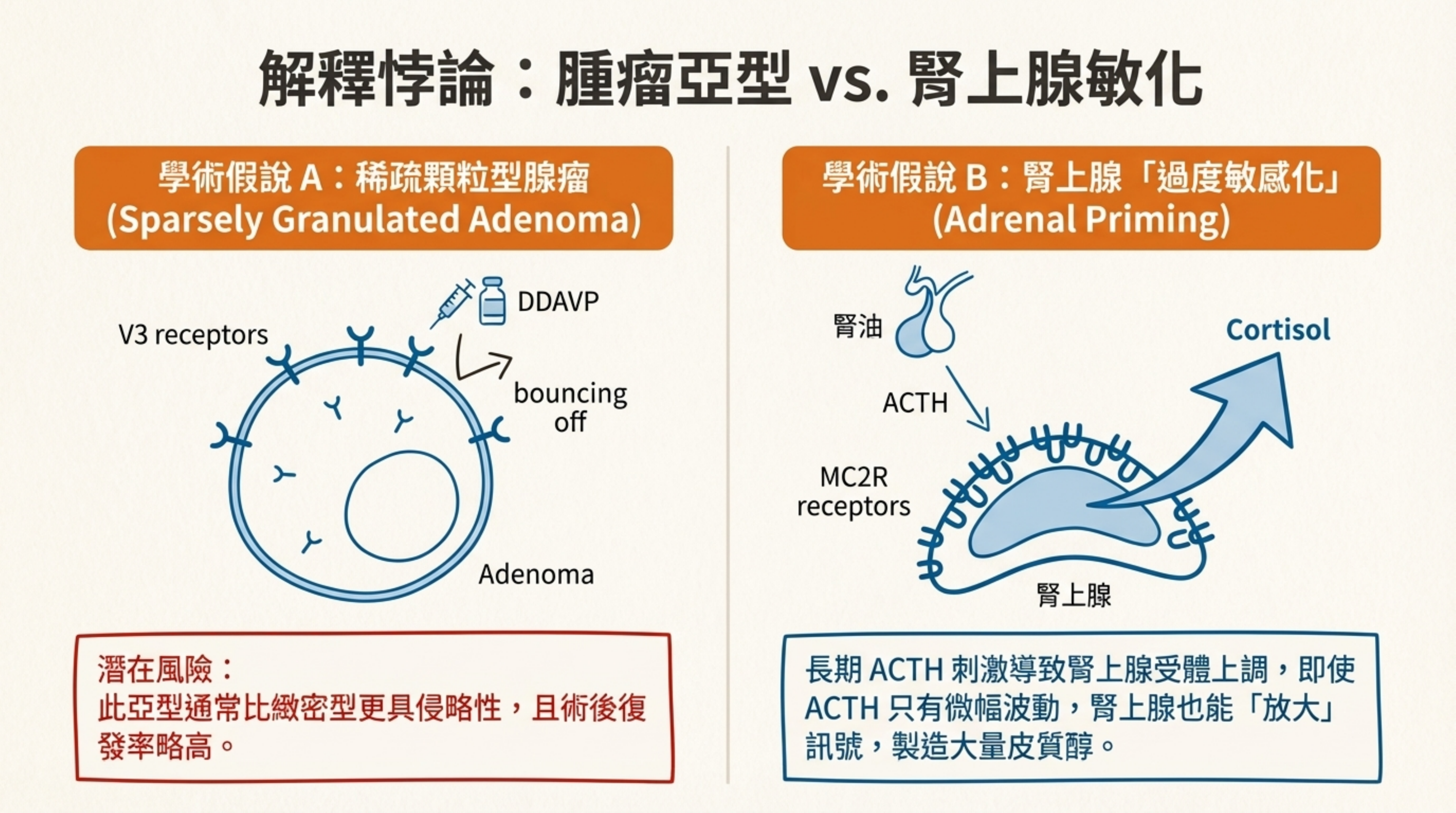
學術假說 A:腫瘤亞型—稀疏顆粒型 (Sparsely Granulated Adenoma)
-
這是一個非常細膩的病理推測。庫欣氏病的腺瘤分兩種,其中「稀疏顆粒型」細胞表面的 V3 受體(DDAVP 的作用點)較少,導致 ACTH 反應不佳。
-
風險: 此亞型通常比緻密型更具侵略性,且術後復發率略高。
-
學術假說 B:腎上腺的「過度敏感化 (Adrenal Priming)」
-
長期的 ACTH 刺激可能導致左側那顆增厚的腎上腺皮質細胞受體 (MC2R) 上調。這意味著即使 ACTH 只有微幅波動(測不出來),腎上腺卻能放大訊號,製造大量皮質醇。
-
結論: 這解釋了為何生化數值會「脫鉤 (Decoupling)」。
3. 手術時機的博弈:薛丁格的貓 (The Timing Trap)
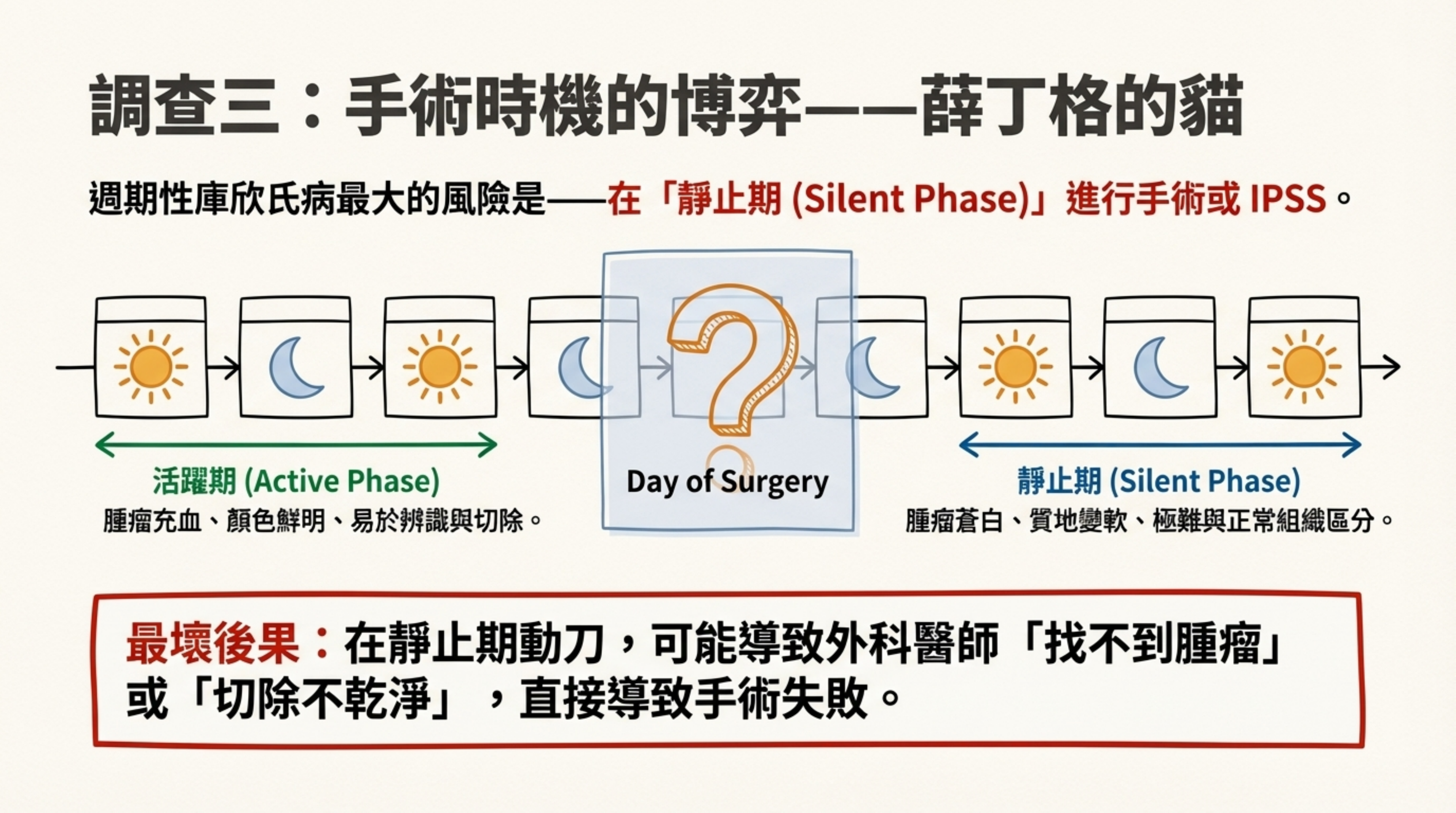
-
最大風險: 週期性庫欣氏病最怕的是——手術或 IPSS 當天,剛好是病人的「靜止期 (Silent Phase)」。
-
後果: 在靜止期,腫瘤充血減少、顏色變淡、質地變軟,外科醫師在顯微鏡下極難將其與正常組織區分。這會導致「找不到腫瘤」或「切除不乾淨」。
-
進階對策 (Go/No-Go):
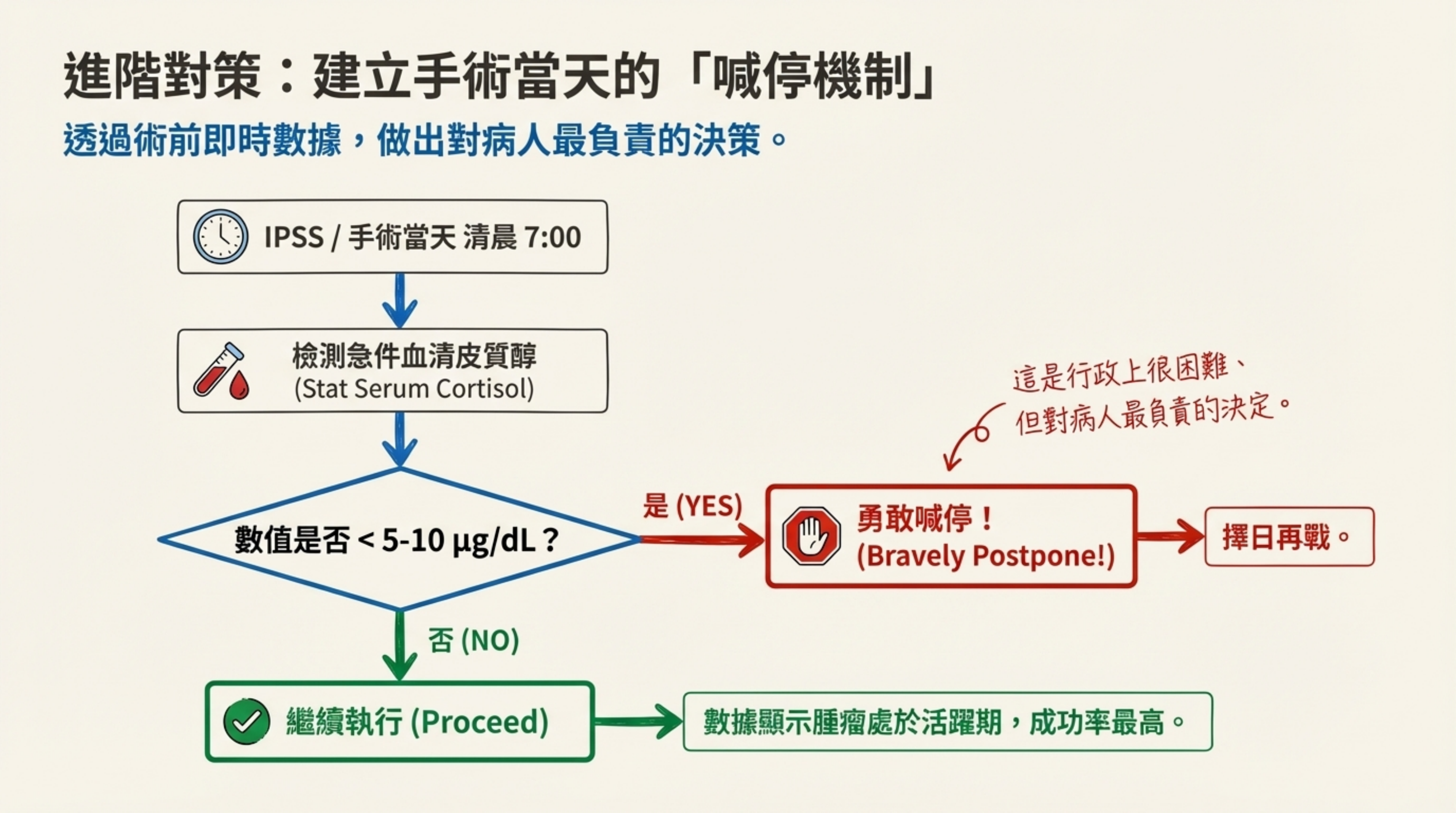
- 建議與醫師討論一個 「喊停機制」:在 IPSS 或手術當天清晨 7:00,先測一個急件皮質醇 (Stat Serum Cortisol)。
- 如果數值 < 5-10 µg/dL(處於低谷),代表當天腫瘤在休息,應勇敢地 取消或延後 檢查,擇日再戰。這是行政上很困難、但對病人最負責的決策。
4. 腎上腺的命運:三級增生 (Tertiary Hyperplasia)?
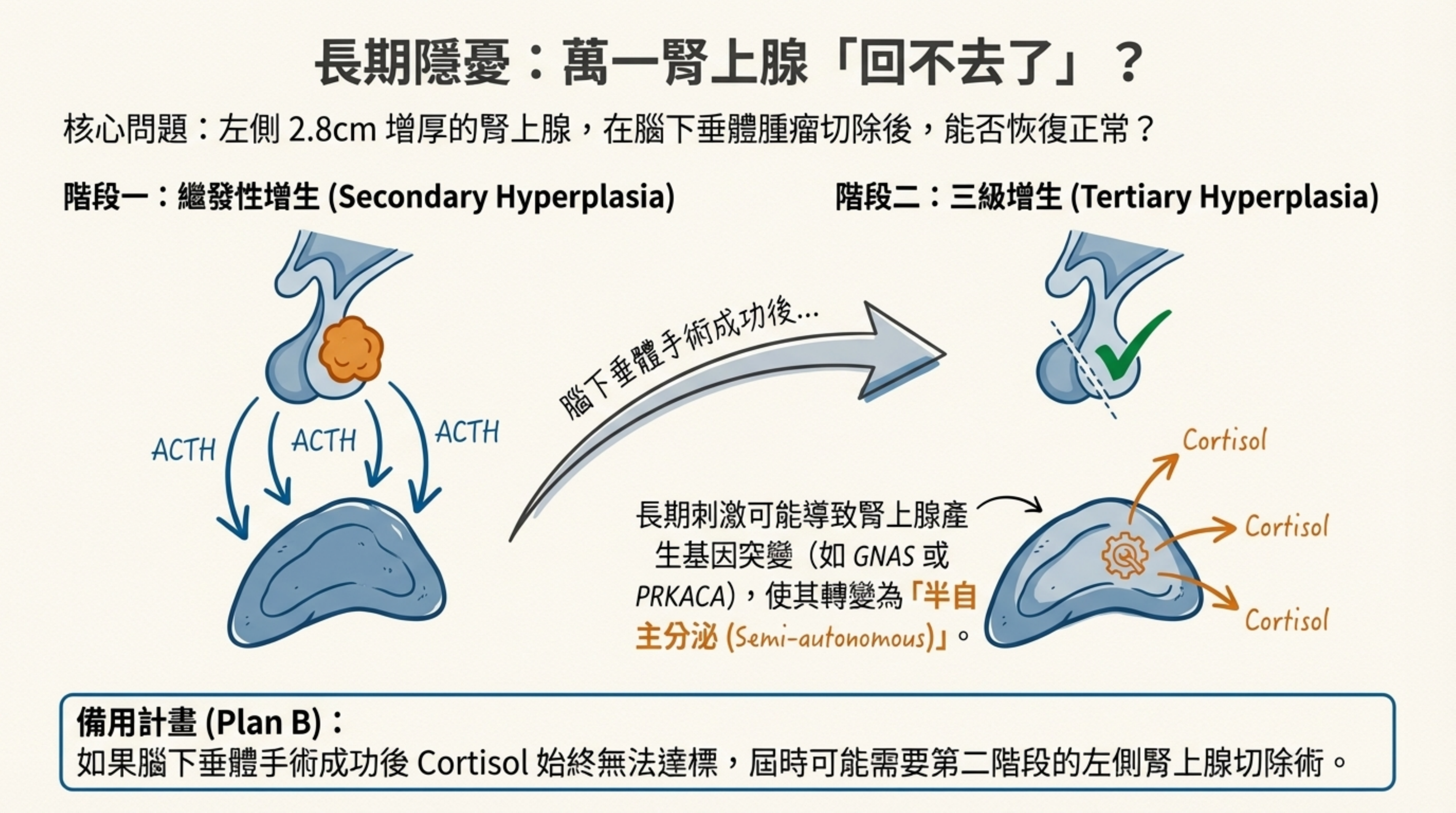
- 未解問題: 左側腎上腺已經 2.8cm 且增厚。我們目前假設它是「繼發性」的。
- 長期隱憂: 萬一它「回不去了」呢?
- 長期的 ACTH 刺激有時會導致腎上腺產生基因突變(如 GNAS 或 PRKACA),使其從「依賴 ACTH」轉變為 「半自主分泌 (Semi-autonomous)」。
- Plan B: 如果腦下垂體手術非常成功(ACTH 降到 <10),但 Cortisol 始終無法降到 <2 的治癒標準,就代表這顆腎上腺已經「學壞了」。屆時可能需要進行第二階段的腹腔鏡左側腎上腺切除術。
5. 基因層面的線索:USP8 突變
- 進階想法: 近年研究發現,約 40-60% 的庫欣氏病微腺瘤具有體細胞 USP8 基因突變。
- 臨床意義:
- USP8 突變的腫瘤通常較小、ACTH 產量高,但對 CRH/DDAVP 的反應變異性大。
- 建議: 術後切下來的腫瘤檢體,強烈建議送做 USP8 基因檢測。若為陽性,對預測未來的復發率非常有價值(通常預後較好,但也較容易在殘存組織復發)。
