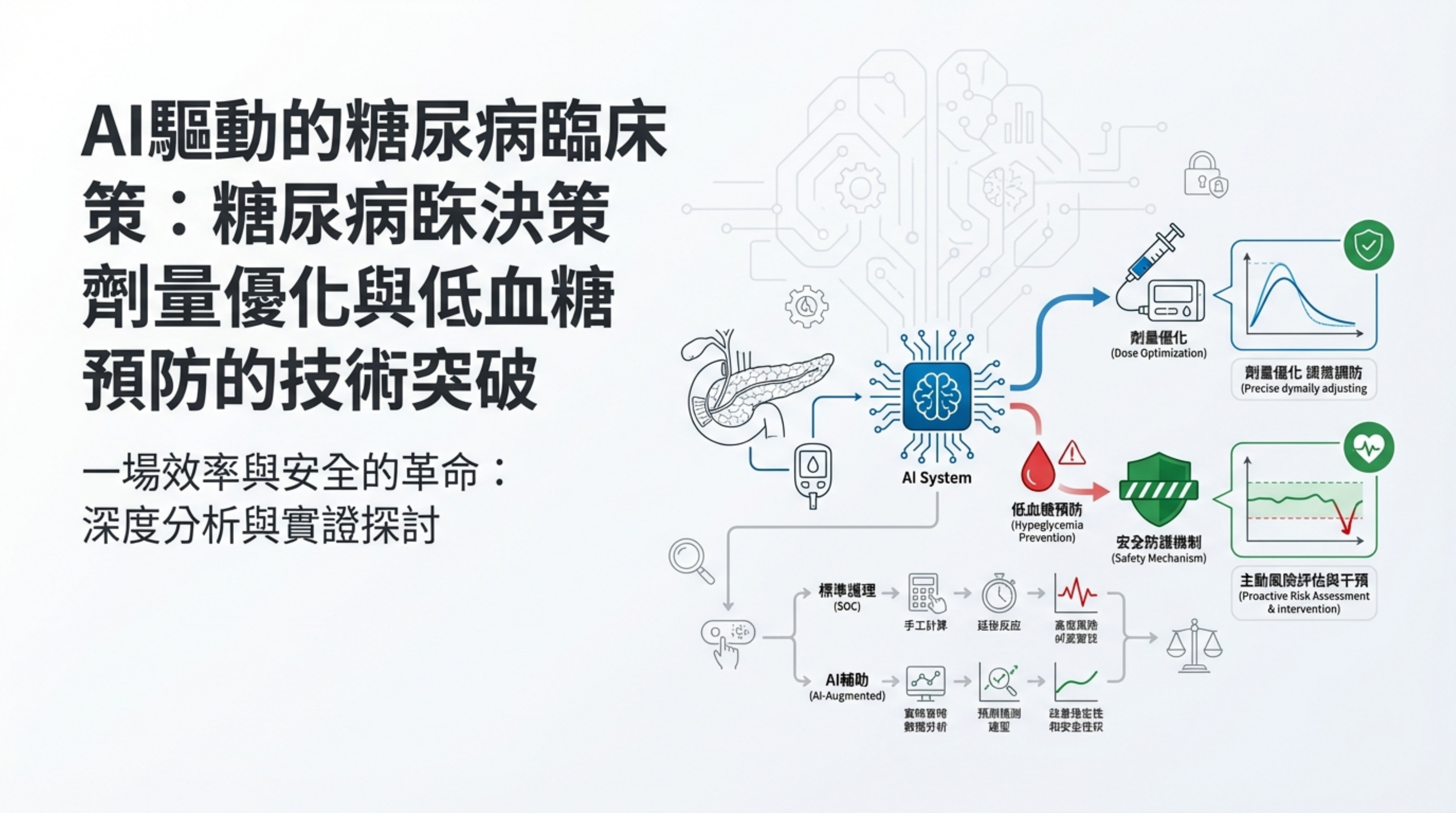
1: AI 驅動的糖尿病臨床決策策略 (Title & Overview)

詳細說明: 整份報告的開場與執行摘要,確立了 AI 在糖尿病照護中的新角色:從單純的輔助工具轉變為提升「效率」與「安全性」的驅動者 。報告涵蓋了三大技術突破:
-
T2DM 劑量優化(效率革命):針對第二型糖尿病,AI 解決了傳統照護中劑量調整緩慢的問題,將達到最佳胰島素劑量的時間縮短了 73% 以上(從 >56 天縮短至 15 天)。
-
T1DM 幫浦調整(非劣性驗證):針對第一型糖尿病,AI 系統在複雜的幫浦參數調整上,被證實具有與專業內分泌醫師相當(非劣性)的療效,且無嚴重不良事件,證明了其作為專家知識複製器的能力 。
-
低血糖預防(安全屏障):利用卡爾曼濾波器(Kalman Filter)技術,系統能提前 30-70 分鐘預測低血糖,並成功預防 73% 的誘導性低血糖事件 。
2: 臨床痛點與需求 (Clinical Challenges)
 詳細說明:
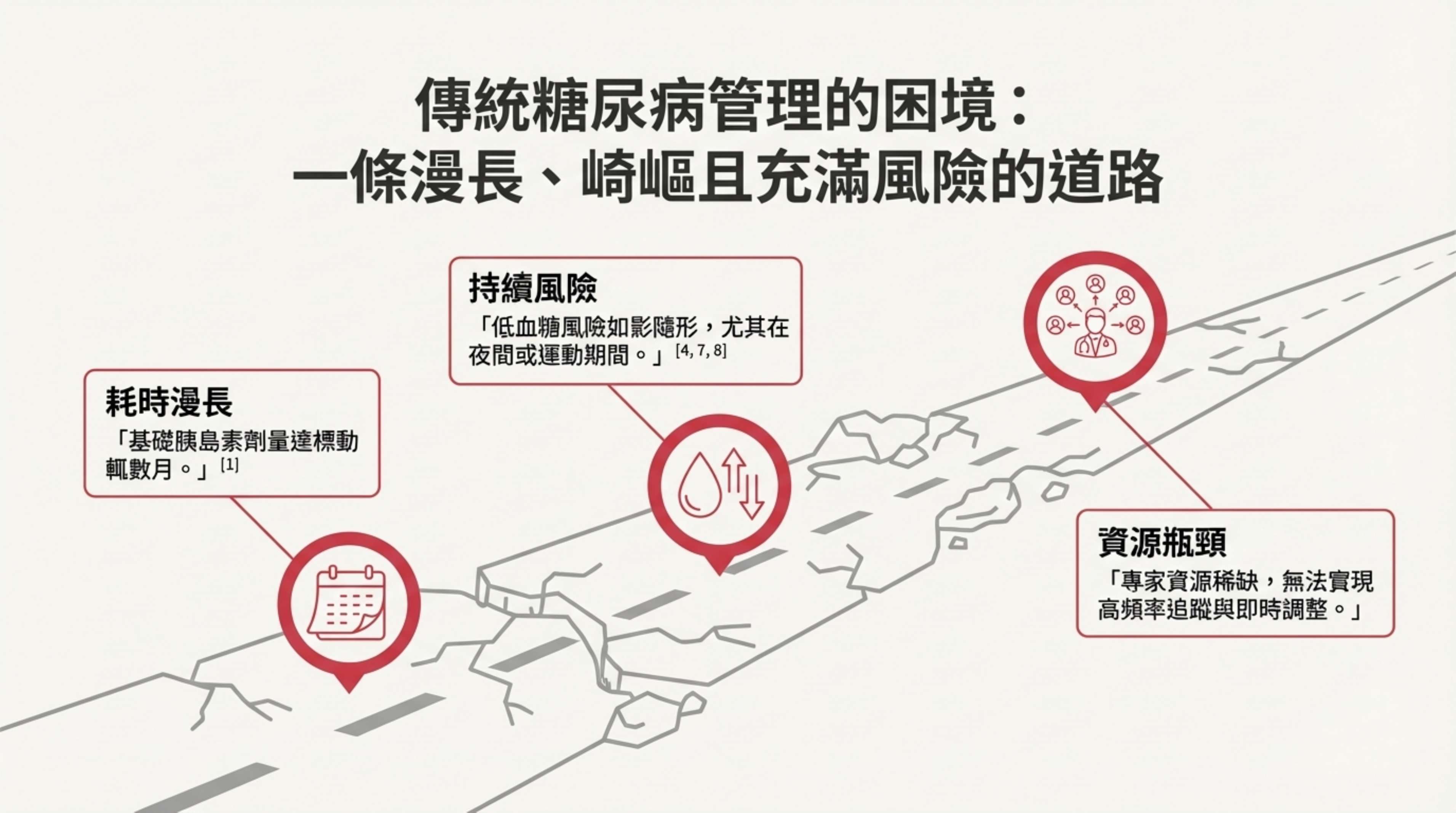
本頁透過「崎嶇道路」的圖像,描繪了傳統標準照護 (Standard of Care, SOC) 在糖尿病管理上的三大困境 :
詳細說明:
本頁透過「崎嶇道路」的圖像,描繪了傳統標準照護 (Standard of Care, SOC) 在糖尿病管理上的三大困境 :
-
耗時漫長 (Time-Consuming):存在「治療惰性 (Therapeutic Inertia)」,胰島素劑量調整頻率過低。數據顯示,T2DM 患者在標準照護下,平均需要超過 56 天 才能達到血糖控制目標 。
-
持續風險 (Persistent Risk):「低血糖恐懼」是主要障礙,特別是在夜間或運動期間。為了避免低血糖,醫病雙方往往不敢積極調整劑量,導致高血糖長期存在 。
-
資源瓶頸 (Resource Constraints):專科醫師資源稀缺,無法為每位患者提供高頻率的數據審查與即時微調,導致照護品質出現斷層 。
3: T2DM 解決方案 - 語音 AI 的實證 (Voice AI for T2DM)
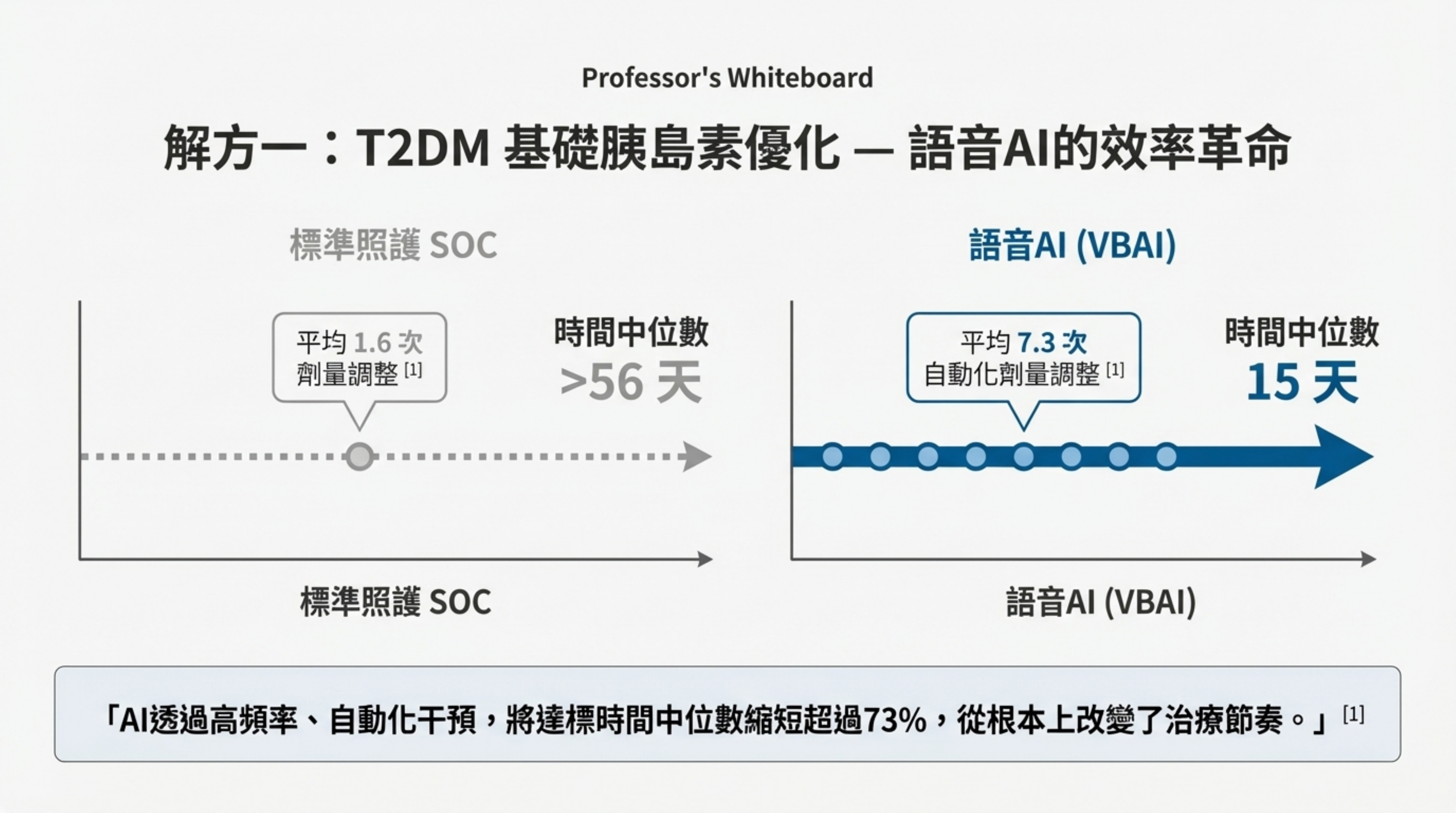
詳細說明: 本頁展示了 MIVA 試驗 (Voice-based conversational AI, VBAI) 的關鍵數據,對比了語音 AI 與標準照護 (SOC) 的差異 :
-
速度提升 (Efficiency):AI 組達到最佳劑量的中位數時間僅為 15 天,而 SOC 組超過 *56 天(P = .006)。這代表效率提升了 3 倍以上 。
-
高頻干預 (Frequency):AI 組在 8 週內平均進行了 7.3 次 自動化劑量調整,而 SOC 組僅 1.6 次。這證實了「高頻率微調」是改善控制的核心機制 。
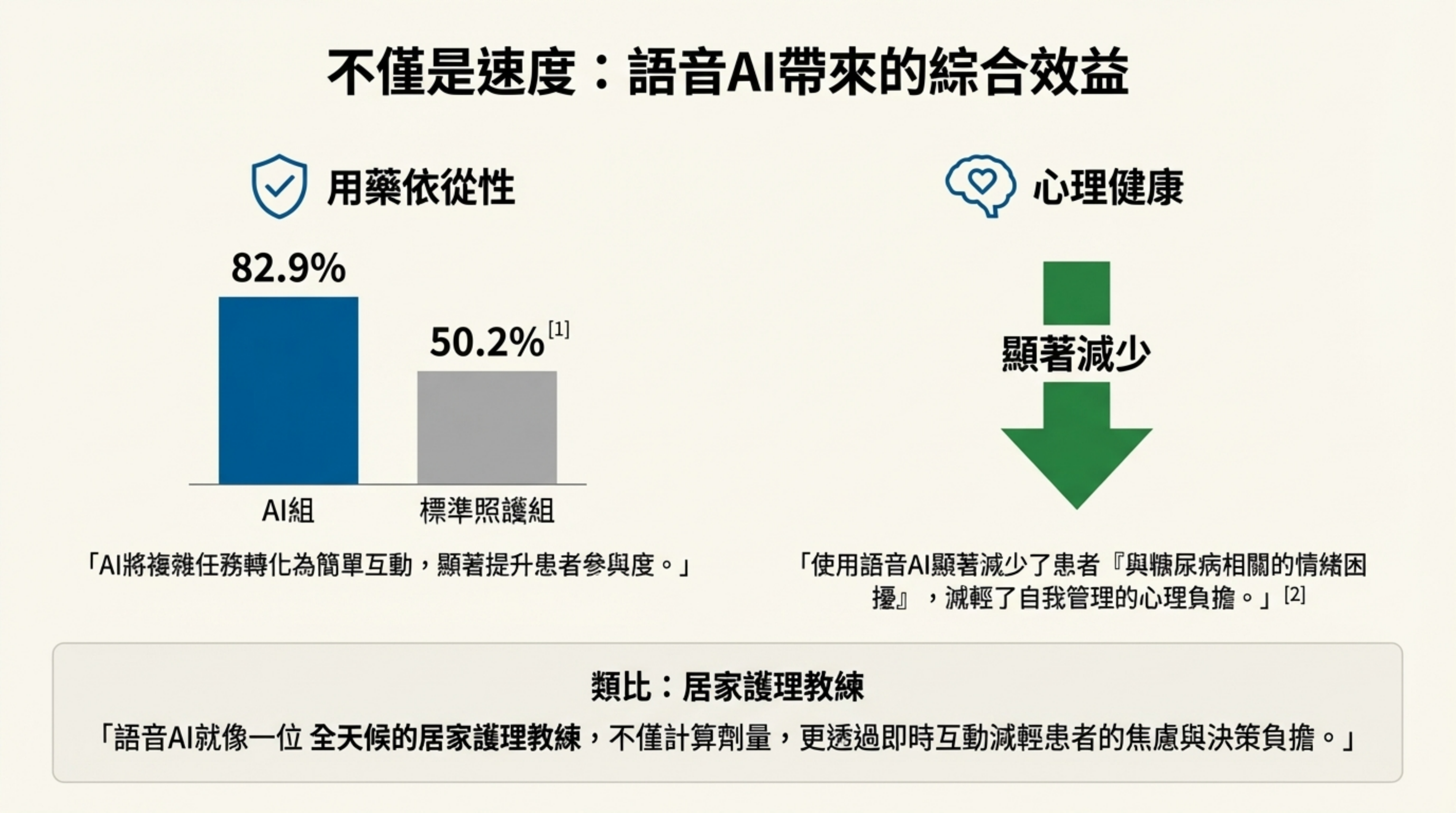
- 依從性與心理健康:AI 組的胰島素依從性高達 82.9% (SOC 組 50.2%)。語音 AI 如同「居家護理教練」,降低了技術門檻與患者的情緒困擾 (Diabetes distress) 。
4: T1DM 解決方案 - AI 決策支持系統 (AI-DSS for T1DM)
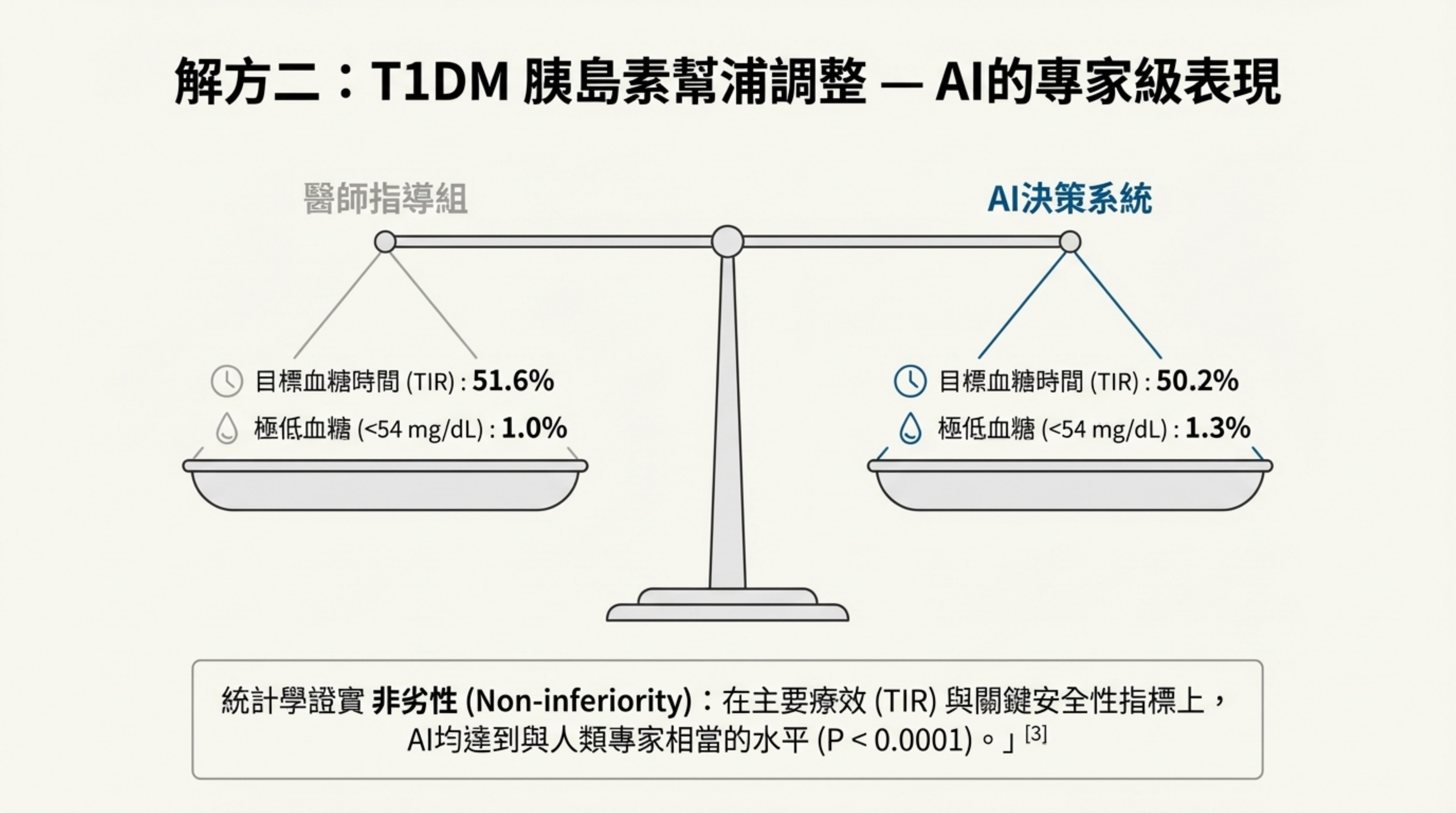
詳細說明: 針對 T1DM 複雜的胰島素幫浦參數調整,本頁引用 ADVICE4U 試驗 來說明 AI 的專家級表現 :
- 非劣性 (Non-inferiority) 證實:
目標範圍內時間 (TIR):AI 組 (50.2%) 與醫師指導組 (51.6%) 在統計上無顯著差異 (P < 10^-7),證明 AI 療效不亞於人類專家 。
極低血糖 (<54 mg/dL):AI 組 (1.3%) 與醫師組 (1.0%) 亦無顯著差異,安全性達標 。

- 安全性亮點 (Safety Profile):醫師組在試驗期間發生了 3 起嚴重不良事件(2 次嚴重低血糖,1 次 DKA),而 AI 組為 0 次。這顯示 AI 在遵守安全邊界上比人類更穩定,能避免因判斷偏差導致的極端風險 。
5: 低血糖預防技術 - 卡爾曼濾波器 (Kalman Filter)
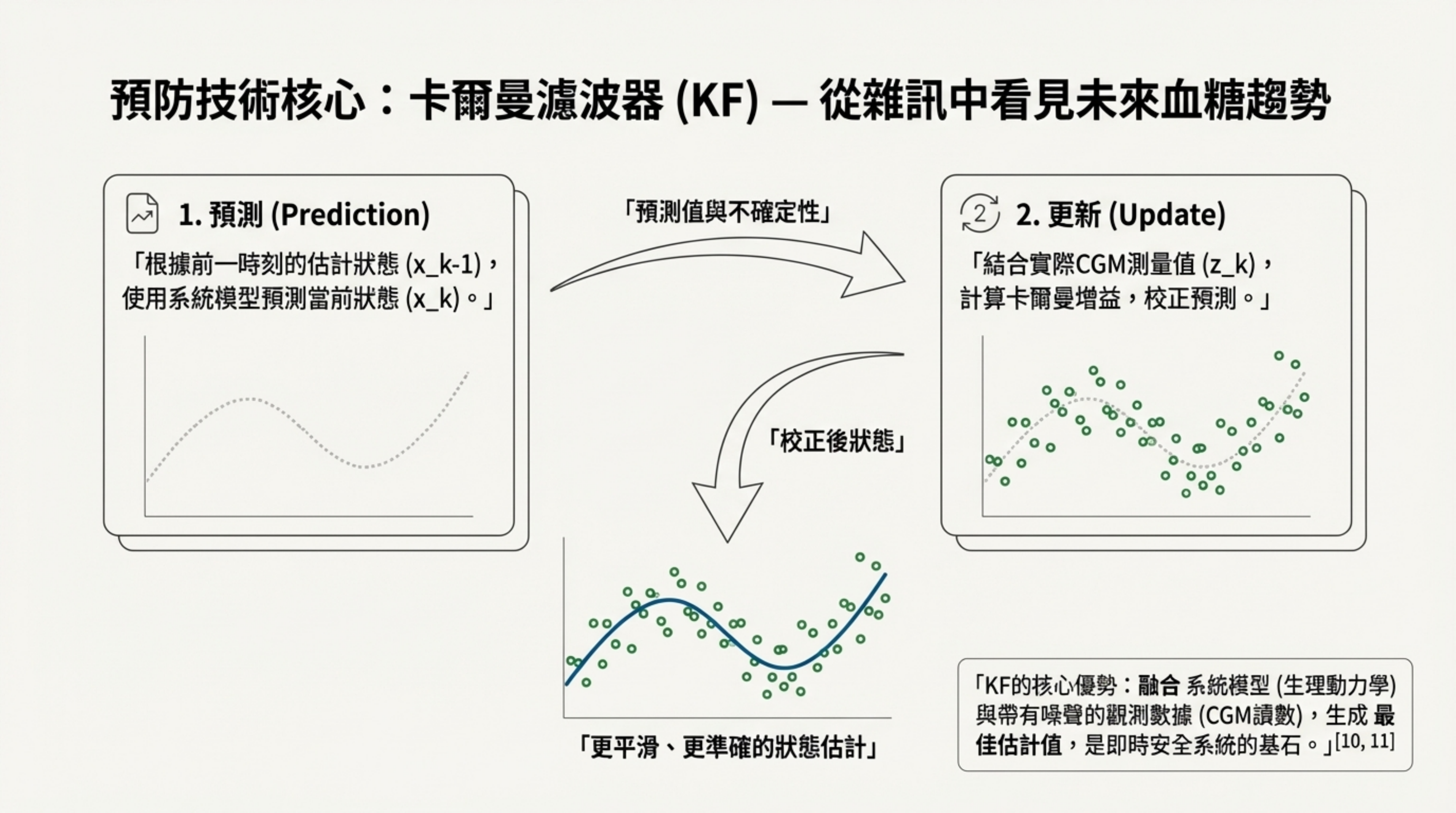
詳細說明: 本頁深入解析了預測性幫浦關閉 (PPSG) 的核心大腦——卡爾曼濾波器 (KF) :
- 運作原理:KF 是一種狀態估計算法。它不只看當下的 CGM 數值(常含噪聲),而是結合「生理模型預測」與「傳感器測量值」,過濾雜訊以估計真實血糖狀態 。

-
預測能力:KF 算法能提供長達 70 分鐘 的預測提前期 (Prediction Horizon)。當預測未來血糖過低時,系統會自動暫停輸注 。
-
臨床效能: 在住院誘導性低血糖研究中,此機制成功預防了 73% 的低血糖事件 。
相較於舊有的投票算法,KF 算法平均能 提前 30 分鐘 介入,為身體爭取了寶貴的生理反應時間 。
6: 演算法選型策略 (Algorithm Selection Strategy)
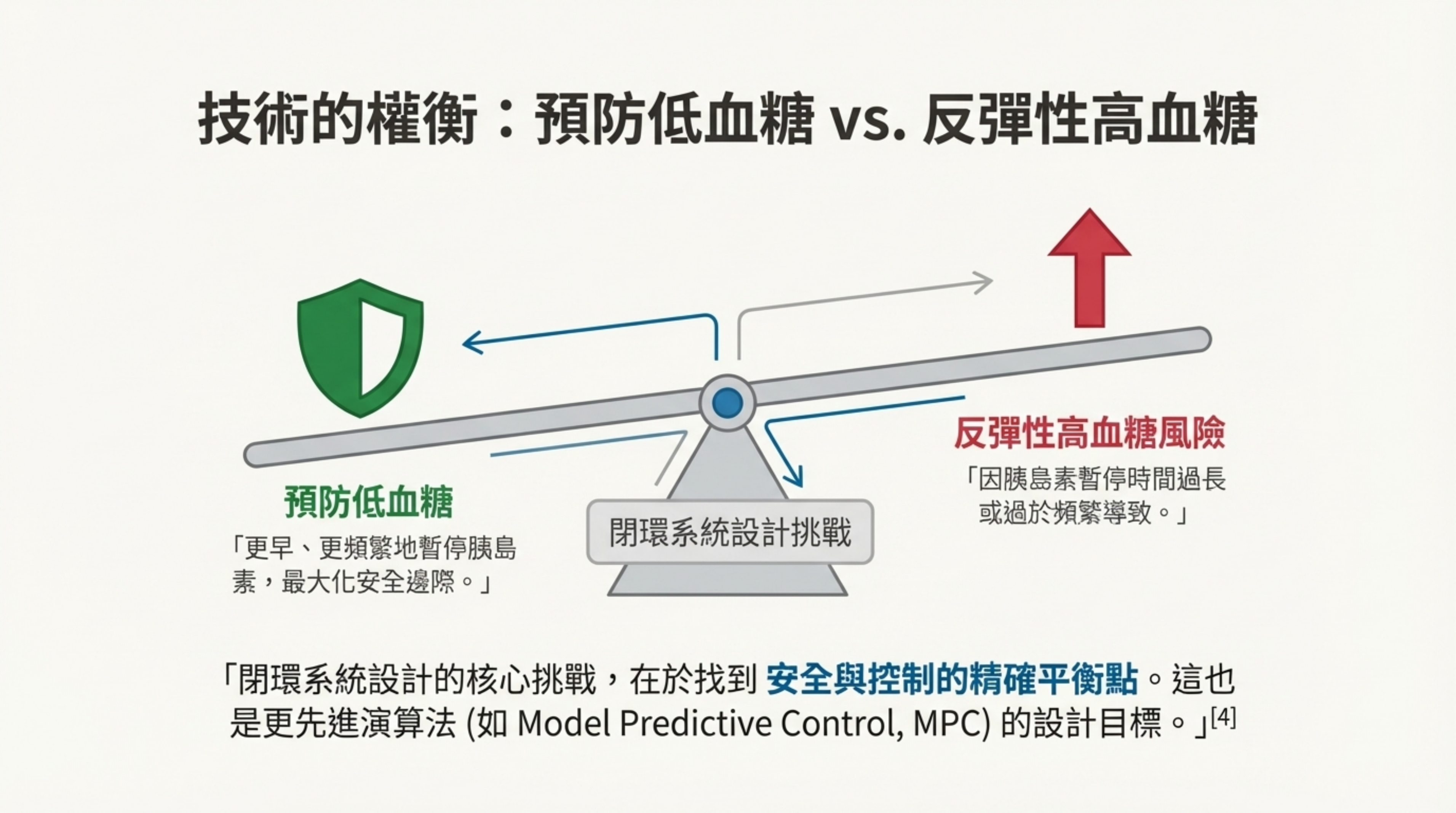
詳細說明: 本頁探討了「為任務選擇正確工具」的重要性,比較了兩種主流 AI 模型 :
- 卡爾曼濾波器 (KF): 適用任務:即時狀態估計與控制 (Real-time Control)。
理由:KF 是連續狀態估計,誤差不易隨時間累積,適合用於決定「下一分鐘是否關閉幫浦」這類短期控制任務 。
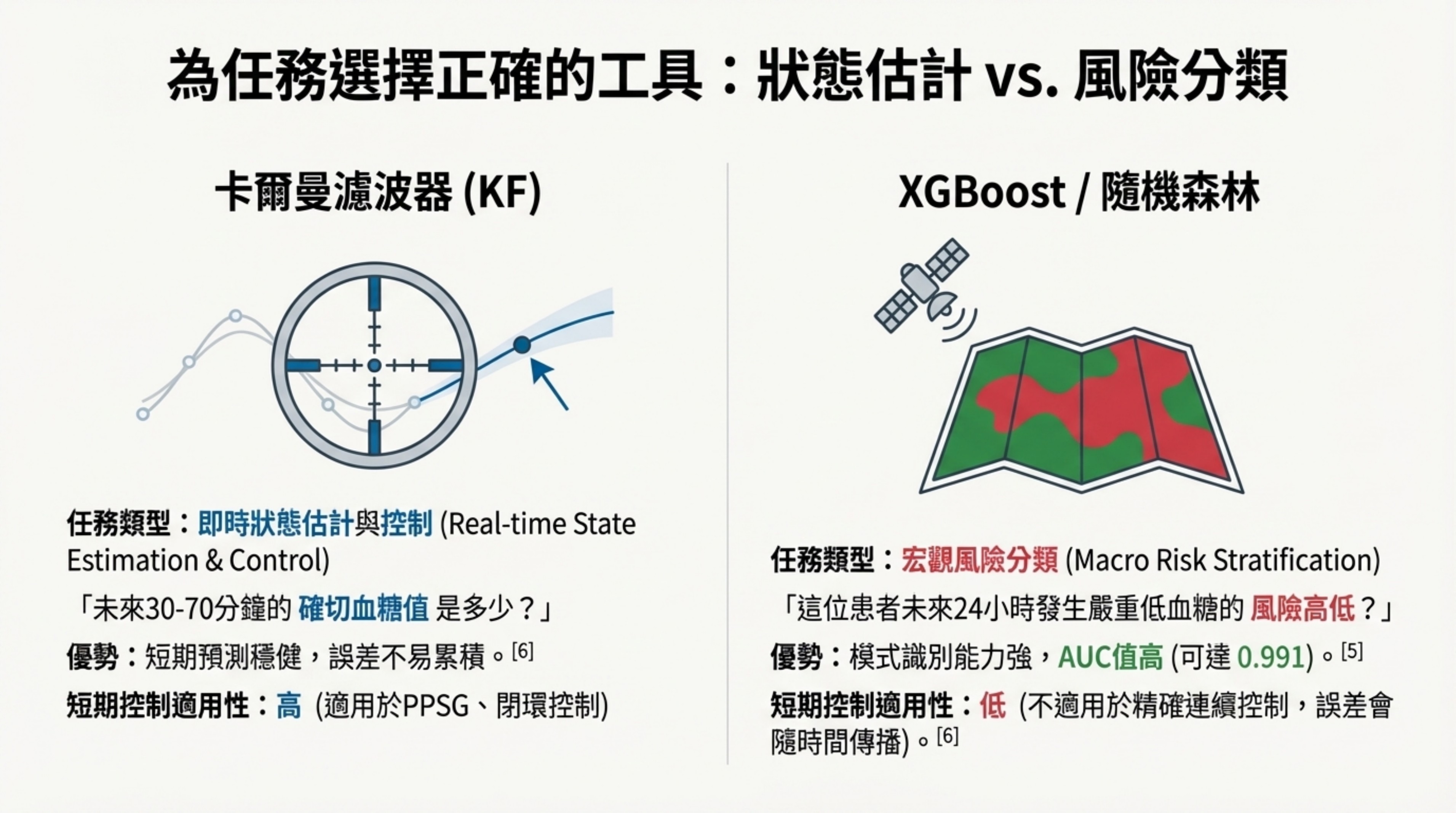
- 樹狀模型 (XGBoost/Random Forest): 適用任務:宏觀風險分類 (Risk Stratification)。
表現:在預測住院患者「未來 24 小時低血糖嚴重度」上,XGBoost 展現極高的準確度 (AUC > 0.99) 。
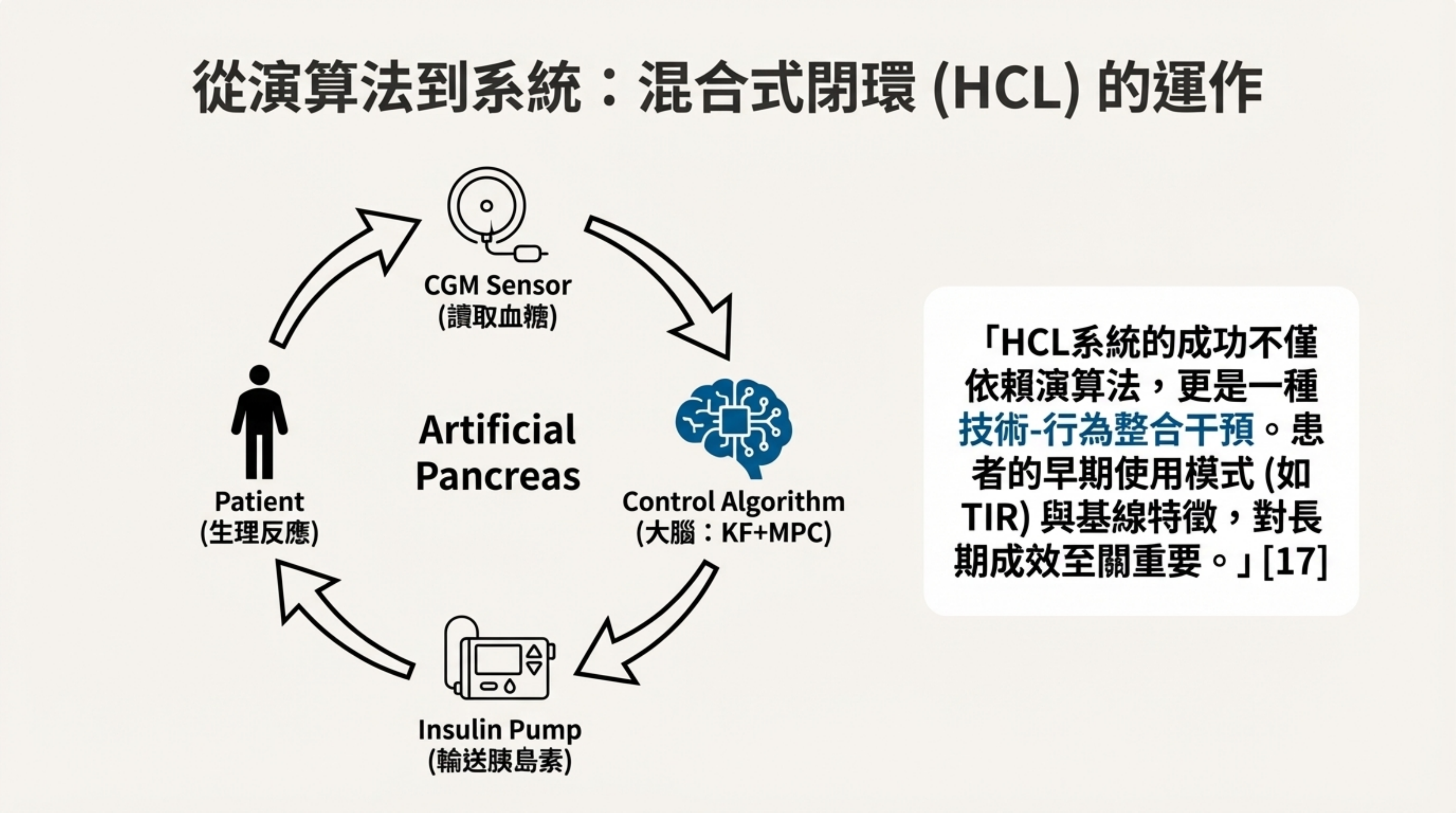
限制:若用於連續的時間序列預測(如具體血糖軌跡),誤差會隨時間傳播放大,因此不適合作為閉環系統的即時控制核心 。
7: 信任與監管挑戰 (Trust & Regulation)
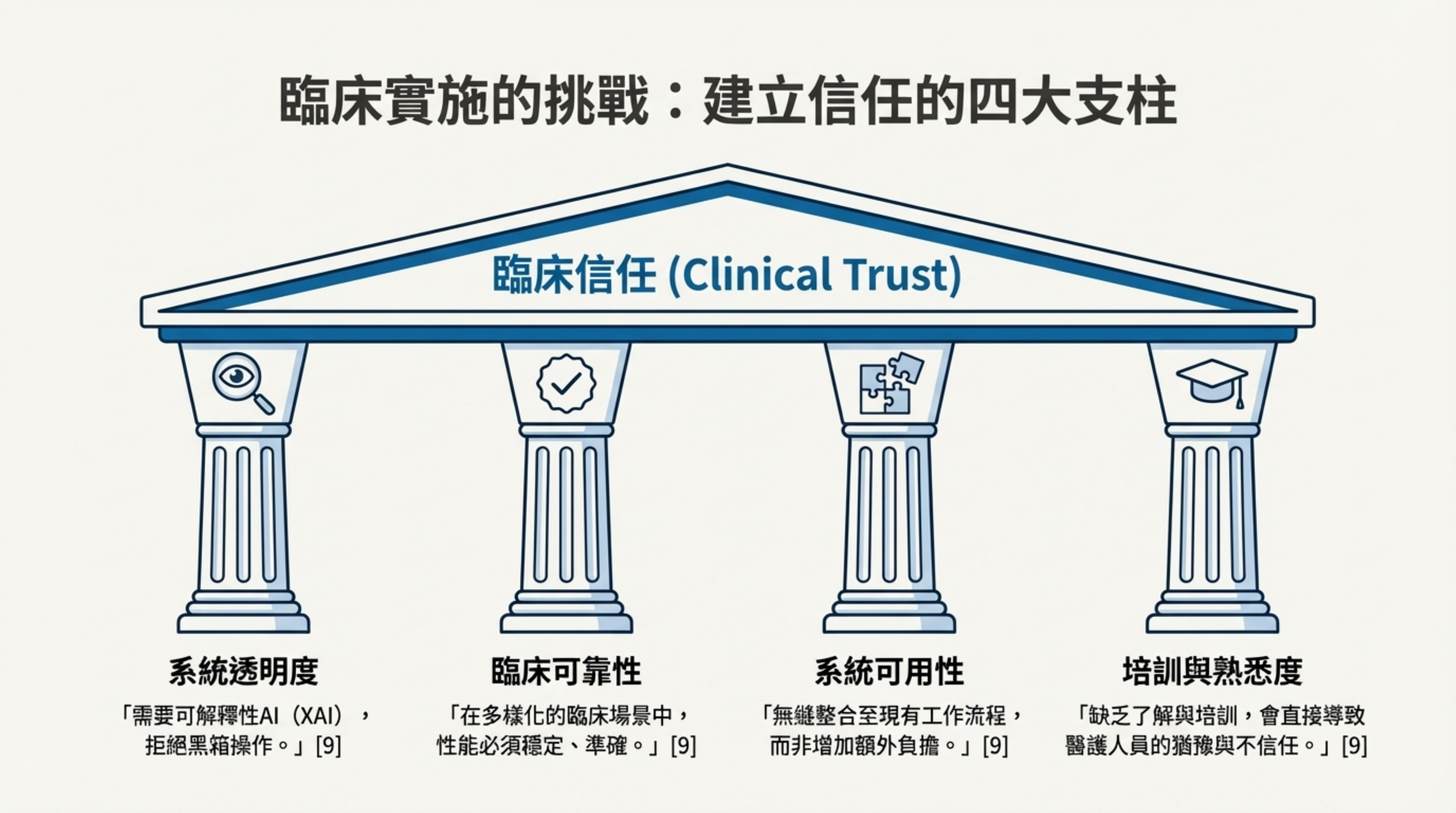
詳細說明: AI 落地臨床面臨的非技術性挑戰,強調「信任」與「合規」:
- 臨床信任 (Clinical Trust):醫護人員對 AI 的信任建立在四大支柱上:系統透明度(拒絕黑箱,需要可解釋性 AI)、臨床可靠性、系統可用性(整合進工作流)、以及培訓 。

-
監管滯後 (Regulatory Lag):FDA 雖然已開始核准 AI 設備(如 iLet 仿生胰腺),但監管速度往往跟不上演算法的迭代速度 。
-
倫理與偏見 (Ethics & Bias):需注意 AI 訓練數據中的潛在偏差,避免在不同種族或性別群體間產生健康不平等,AI 不應固化現有的醫療落差 。
8: 總結與類比 (Conclusion & Analogy)
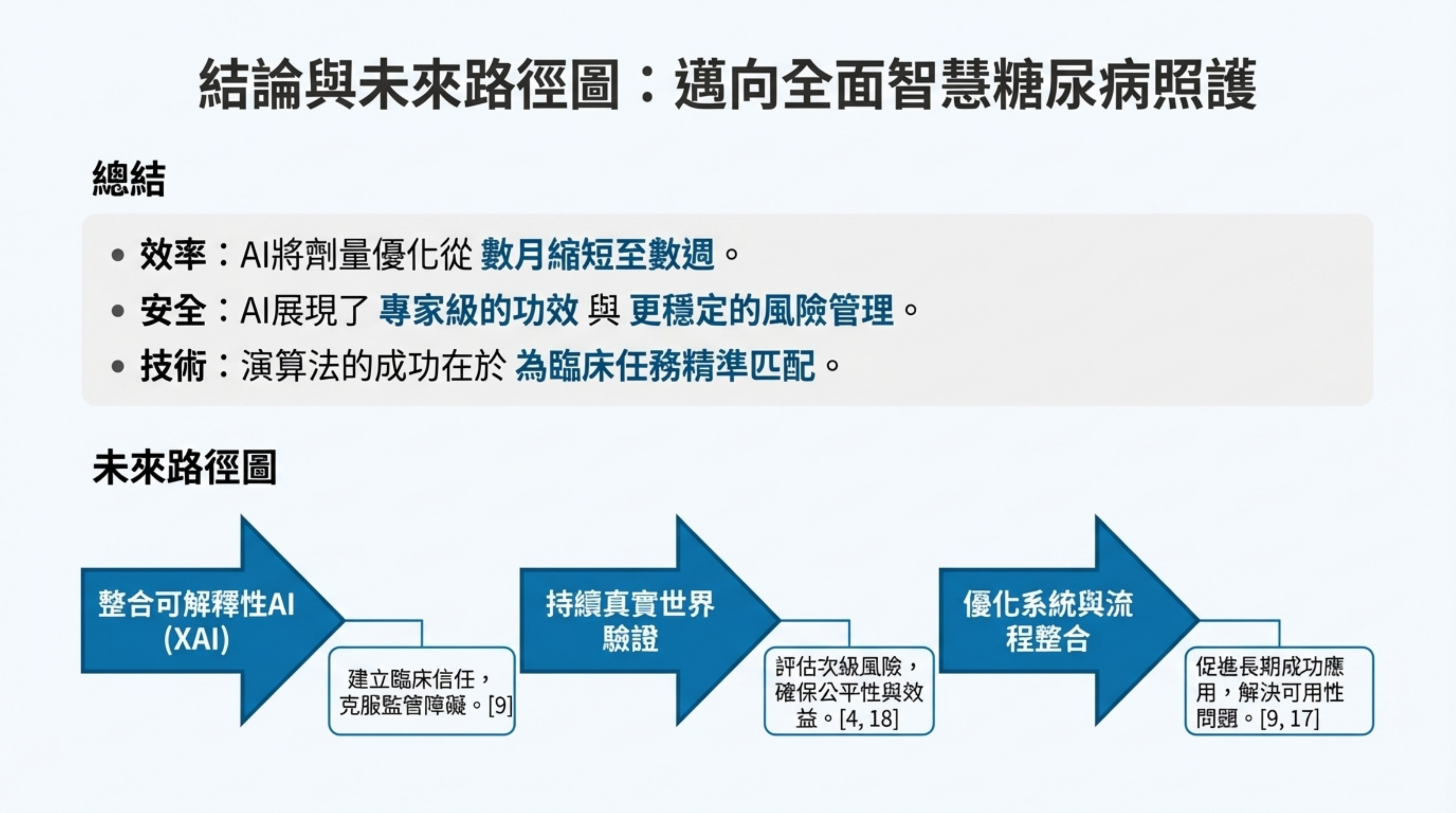
詳細說明: 這張結尾投影片總結了 AI 在糖尿病照護的三大價值,並使用直觀的類比來強化記憶 :
- 總結 (Summary):
效率:T2DM 劑量優化速度提升 3 倍以上 。
安全:T1DM 控制效果不亞於專家,且具備更穩定的低血糖預防能力 。
精準:演算法的成功在於為臨床任務(控制 vs. 分類)精準匹配模型 。
- 直觀類比 (Metaphors):
語音 AI = 全天候居家護理教練:隨時計算劑量並給予支持,解決患者回家後的無助感 。
卡爾曼濾波器 = 自動煞車系統 (AEB):它不是等到撞車(低血糖發生)才反應,而是在雷達偵測到前方 70 分鐘有危險時,就先鬆開油門(暫停胰島素)以避免事故 。
參考文獻:
Slide 1: AI 驅動的糖尿病臨床決策:劑量優化與低血糖預防的技術突破
-
Nayak A, et al. Use of Voice-Based Conversational Artificial Intelligence for Basal Insulin Prescription Management Among Patients With Type 2 Diabetes. JAMA Netw Open. 2022;5(6):e2219150.
-
Nimri R, et al. Insulin dose optimization using an automated artificial intelligence-based decision support system. Nat Med. 2020;26:1380–1384.
-
Cameron F, et al. Inpatient Studies of a Kalman-Filter-Based Predictive Pump Shutoff Algorithm. J Diabetes Sci Technol. 2011;5(3):612-622.
-
Ruan Y, et al. Machine learning-based prediction of hypoglycemia severity in hospitalized diabetic patients. Front Endocrinol. 2023;14:1120895.
-
Wong A, et al. Kalman Filter Based Short Term Prediction Model for COVID-19 Spread (Error propagation theory). medRxiv. 2020.
Slide 2: 傳統糖尿病管理的困境:一條漫長、崎嶇且充滿風險的道路
-
Nayak A, et al. Use of Voice-Based Conversational Artificial Intelligence for Basal Insulin Prescription Management. JAMA Netw Open. 2022;5(6):e2219150.
-
Cameron F, et al. Inpatient Studies of a Kalman-Filter-Based Predictive Pump Shutoff Algorithm. J Diabetes Sci Technol. 2011;5(3):612-622.
-
Persson A, et al. Trust in Artificial Intelligence–Based Clinical Decision Support Systems Among Health Care Workers: Systematic Review. J Med Internet Res. 2022;24(5):e36356.
Slide 3: 解方一:T2DM 基礎胰島素優化 — 語音AI的效率革命
-
Nayak A, et al. Use of Voice-Based Conversational Artificial Intelligence for Basal Insulin Prescription Management Among Patients With Type 2 Diabetes. JAMA Netw Open. 2022;5(6):e2219150.
-
Stanford Graduate School of Business. Use of Voice-Based Conversational Artificial Intelligence for Basal Insulin Prescription Management (Case Study). 2022.
Slide 4: 解方二:T1DM 胰島素幫浦調整 — AI的專家級表現
- Nimri R, et al. Insulin dose optimization using an automated artificial intelligence-based decision support system. Nat Med. 2020;26:1380–1384.
Slide 5: 預防技術核心:卡爾曼濾波器 (KF) — 從雜訊中看見未來血糖趨勢
-
Cameron F, et al. Inpatient Studies of a Kalman-Filter-Based Predictive Pump Shutoff Algorithm. J Diabetes Sci Technol. 2011;5(3):612-622.
-
Cameron F, et al. (Full Text Analysis of Inpatient Studies). J Diabetes Sci Technol. 2011.
Slide 6: 為任務選擇正確的工具:狀態估計 vs. 風險分類
-
Ruan Y, et al. Machine learning-based prediction of hypoglycemia severity in hospitalized diabetic patients. Front Endocrinol. 2023;14:1120895.
-
Wong A, et al. Kalman Filter Based Short Term Prediction Model for COVID-19 Spread. medRxiv. 2020.
Slide 7: 臨床實施的挑戰:建立信任與克服系統性障礙
-
Persson A, et al. Trust in Artificial Intelligence–Based Clinical Decision Support Systems Among Health Care Workers: Systematic Review. J Med Internet Res. 2022;24(5):e36356.
-
FDA News Release. FDA Clears New Insulin Pump and Algorithm-Based Software to Support Enhanced Automatic Insulin Delivery. 2023.
-
Messer LH, et al. Predicting Success with a First-Generation Hybrid Closed-Loop Artificial Pancreas System. Diabetes Technol Ther. 2020;22(10):752-761.
-
Gerke S, et al. Regulatory Hurdles and Ethical Concerns in FDA Oversight of AI/ML Medical Devices. Yale J Health Policy Law Ethics. 2020.
-
Ellahham S. Diabetes and artificial intelligence beyond the closed loop: a review of the landscape, promise and challenges. J Med Artif Intell. 2020.
Slide 8: 結論與未來路徑圖:邁向全面智慧糖尿病照護
-
Nayak A, et al. JAMA Netw Open. 2022;5(6):e2219150.
-
Nimri R, et al. Nat Med. 2020;26:1380–1384.
-
Cameron F, et al. J Diabetes Sci Technol. 2011;5(3):612-622.
-
Ruan Y, et al. Front Endocrinol. 2023;14:1120895.
-
Persson A, et al. J Med Internet Res. 2022;24(5):e36356.
-
Messer LH, et al. Diabetes Technol Ther. 2020;22(10):752-761.